EXPOSÉ GÉNÉRAL
I. UN ACCOMPAGNEMENT QUI PART DE L'OFFRE
A. UNE OFFRE VICTIME DE SA RIGIDITÉ
1. Un pilotage essentiellement descendant
a) Une offre composite
(1) La pluralité des structures
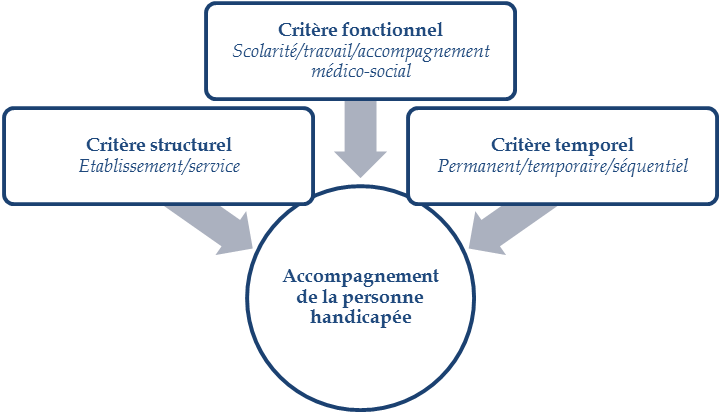
L'importante loi du 11 février 2005 2 ( * ) a donné une inflexion notable à la politique publique de l'accompagnement du handicap, en redéfinissant les trois grands champs de l'intervention sociale et médico-sociale, avec pour objectif une inclusion chaque fois que possible en milieu ordinaire : la scolarité , le travail et l' accompagnement des actes de la vie quotidienne .
À ce premier grand critère fonctionnel de l'offre, s'ajoute un critère structurel qui distingue l' établissement du service médico-social. Le premier suppose un accueil de la personne handicapée au sein d'une structure extérieure à son domicile alors que le second prévoit la possibilité d'une intervention au domicile de la personne. De façon générale, l'établissement suppose un accompagnement spécifique, substitué au milieu ordinaire, alors que le service propose un support adapté et complémentaire d'une intégration en milieu ordinaire, sans lequel cette dernière n'est pas réalisable. Ces deux critères fonctionnel et structurel sont rejoints par un critère temporel , qui définit l'intensité de l'accompagnement, qui peut être permanent , temporaire ou séquentiel .
L'offre médico-sociale destinée aux personnes handicapées se compose des éléments présentés dans le tableau suivant :
|
Établissement |
Service |
|
|
Scolarité |
Institut médico-éducatif (IME) : il assure des soins et une éducation spéciale aux enfants et adolescents atteints de déficience à prédominance intellectuelle. Institut d'éducation motrice (IEM) : sa prise en charge concerne particulièrement les enfants et adolescents présentant une déficience motrice. Établissement pour enfants et adolescents polyhandicapés (EEAP) Institut thérapeutique, éducatif et pédagogique (ITEP) : il assure la prise en charge d'enfants, d'adolescents ou de jeunes adultes présentant des difficultés psychologiques et des troubles du comportement qui perturbent leur socialisation. |
Service d'éducation spécialisée et de soins à domicile (Sessad) : il apporte aux jeunes de 0 à 20 ans un soutien éducatif, pédagogique et thérapeutique individualisé dans le cadre d'une intégration scolaire ou de tout autre lieu de vie. |
|
Travail |
Centre de rééducation professionnelle (CRP) et centre de préorientation professionnelle (CPO) : ils ont pour mission de faciliter la réinsertion sociale et professionnelle des travailleurs handicapés, en dispensant des formations adaptées qui débouchent sur des diplômes homologués. Établissement et service d'aide par le travail (Esat) : il accueille des personnes handicapées dont les capacités de travail ne leur permettent pas l'accès au milieu ordinaire. Il offre un accès au travail ainsi qu'un soutien médico-social ou éducatif. Foyer d'hébergement : il assure l'hébergement et l'entretien des travailleurs handicapés travaillant en Esat et plus exceptionnellement des personnes handicapées qui travaillent en milieu ordinaire ou en entreprise adaptée. |
|
|
Accompagnement des actes de la vie quotidienne |
Foyer de vie : il accueille des personnes adultes dont le handicap ne leur permet plus d'exercer une activité professionnelle mais qui présentent une certaine autonomie physique et intellectuelle. Foyer d'accueil médicalisé (FAM) : il reçoit des personnes adultes lourdement handicapées ayant besoin d'une assistance pour la plupart des actes de la vie courante ainsi que de soins médicaux. Maison d'accueil spécialisée (MAS) : elle reçoit des personnes adultes que leur handicap rend incapables de se suffire à elles-mêmes dans tous les actes de la vie quotidienne et qui requièrent une surveillance médicale constante. |
Service d'accompagnement à la vie sociale (SAVS) : il soutient les personnes handicapées nécessitant une assistance pour l'accomplissement de certains gestes du quotidien ou un accompagnement social en milieu ordinaire. Service d'accompagnement médico-social pour adultes handicapés (Samsah) : il soutient les personnes handicapées qui, en plus des services prodigués par le SAVS, requièrent des soins médicaux réguliers. Service d'aide et d'accompagnement à domicile (SAAD) : il intervient auprès de personnes handicapées dans l'accomplissement des activités de la vie quotidienne dans le cadre du domicile. Service de soins infirmiers à domicile (Ssiad) : il intervient auprès de personnes handicapées de moins de 60 ans nécessitant des soins médicaux à domicile. Service polyvalent d'aide et de soins à domicile (Spasad) : il assure à la fois les missions d'un Ssiad et d'un SAAD. |
Source : ANAP
(2) La pluralité des personnels
La pluralité des structures de l'accompagnement du handicap se double d'une pluralité des interventions et des types de personnels . Outre le personnel d'encadrement, l'accompagnement d'une personne handicapée appelle la mobilisation de plusieurs compétences :
- un personnel soignant (médecin, infirmier), dont la présence est particulièrement requise dans les structures où le handicap requiert des soins ponctuels ou constants (MAS, FAM, Samsah, Ssiad). Le personnel soignant peut être salarié ou exercer son activité comme libéral ;
- un personnel paramédical , dont les fonctions varient selon qu'elles endossent un rôle de suivi de soins ou un rôle plus large d'accompagnement thérapeutique. L'accompagnement médical des personnes handicapées, surtout dans les établissements accueillant les profils les plus lourds, est essentiellement assuré par des aides-soignants et des aides médico-psychologiques , éventuellement renforcé par des psychomotriciens , ergothérapeutes et kinésithérapeutes . Un soutien thérapeutique peut être assuré, particulièrement dans les structures consacrées à l'accompagnement à la vie sociale, par des psychologues . Les prestations de ces catégories de personnels n'obéissent que rarement aux mêmes modes de rémunération et de remboursement ;
- un personnel d' éducateurs spécialisés , relayés par des moniteurs-éducateurs et les nouveaux accompagnants éducatifs et sociaux (AES), qu'on retrouve autant dans les établissements et services de scolarité des enfants handicapés (pour la coordination de leur projet éducatif), que dans les établissements pour adultes (pour la coordination du projet de vie). Leur mission consiste essentiellement à organiser la vie non-thérapeutique de la personne handicapée.
Dans le cadre des Esat, ces fonctions sont principalement exercées par des moniteurs d'atelier , qui organisent et gèrent une équipe de travailleurs pour la fabrication d'un produit ou la prestation d'un service tout en assurant l'accompagnement et le soutien des personnes ;
- un personnel d' auxiliaires de vie sociale , dont les missions diffèrent des précédents en ce qu'ils organisent moins le projet de vie adaptée d'une personne handicapée que les moyens pour elle de s'intégrer au mieux au milieu ordinaire. À ce titre, ils sont surtout présents dans les services dédiés à l'intégration des personnes handicapées dans la vie sociale (Sessad, SAVS, Samsah), mais peuvent également travailler dans les établissements pour accompagner les personnes accueillies dans la connaissance et l'accès à leurs droits ;
- un personnel d' aides à domicile , chargé de l'aide à l'accomplissement des actes de la vie quotidienne des personnes handicapées à domicile ;
- enfin, un personnel de services généraux , chargé de l'entretien et des approvisionnements, nécessairement plus important en établissement qu'en service ;
- dans le cas particulier de l' accompagnement en milieu ordinaire de travail , les personnes handicapées peuvent être encadrées, dans le milieu adapté, par des chefs d'atelier. Dans le milieu ordinaire « classique », cet encadrement se fait via des formations spécifiques.
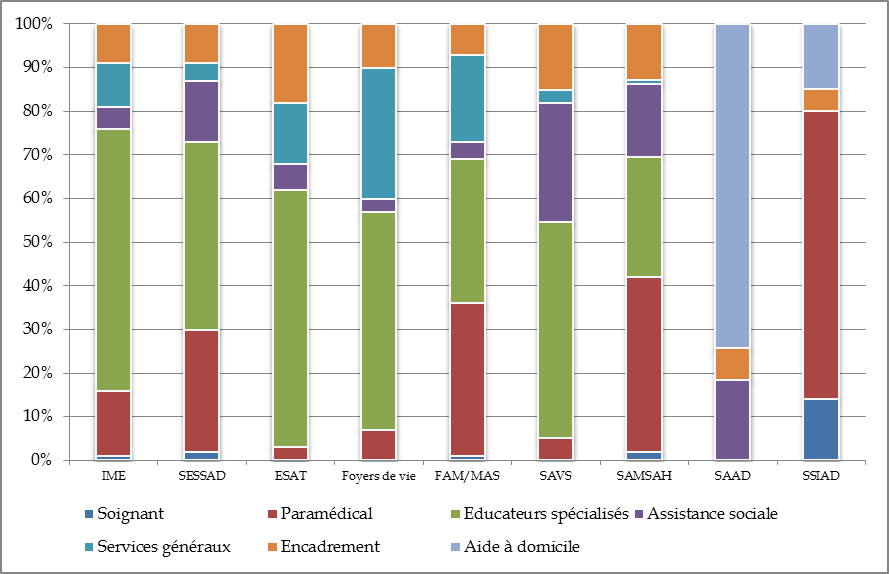
Composition du personnel des structures d'accueil des personnes handicapées
Source : DREES (Enquête ES Handicap 2010 3 ( * ) )
Note : pour la construction du graphique, on a privilégié les éléments de l'offre dont la composition du personnel fait ressortir les différences les plus saillantes.
Le graphique ci-dessus porte plusieurs enseignements :
- à l'exception des Saad et des Ssiad, dont l'activité se concentre sur l'aide à l'accomplissement d'actes thérapeutiques ou quotidiens à domicile, les structures médico-sociales pour personnes handicapées mettent en avant la dimension éducative et la construction du projet de vie . En effet, les seules structures où le personnel paramédical excède le personnel éducatif sont celles qui accueillent les handicaps les plus lourds (FAM, MAS et, dans une moindre mesure, Samsah) ;
- comme le souligne par ailleurs la Caisse nationale de solidarité pour l'autonomie (CNSA) 4 ( * ) , la part du personnel paramédical est négativement corrélée avec la part du personnel socio-éducatif , phénomène qui s'explique soit par la contrainte budgétaire subie par la structure, soit par un effet de substitution pour certains types de handicap d'un accompagnement paramédical à un accompagnement socio-éducatif ;
- les établissements se distinguent des services par la part importante de leurs personnels chargés des services généraux (10 % en moyenne contre 1 % pour les services). Ceci s'explique par le niveau incompressible des frais de fonctionnement d'un établissement, chargé d'assurer un accueil, et qui ne s'appliquent pas par définition aux services ;
- les services se distinguent quant à eux des établissements par la part plus importante de leurs personnels chargés de l'accompagnement social (Sessad, SAVS, Samsah). En effet, l'action d'un service étant davantage tournée vers l'intégration en milieu ordinaire, l'offre d'accompagnement ne peut se réduire à la construction d'un projet socio-éducatif individuel, mais doit également viser un objectif d'insertion.
b) La rencontre d'une initiative privée et d'une régulation publique
Toute réflexion d'ensemble portée sur l'offre médico-sociale à destination des personnes handicapées doit partir d'une donnée fondamentale : malgré une mission relevant indéniablement de la solidarité nationale, près de 90 % des structures accueillant des personnes handicapées relèvent du secteur privé non lucratif . Cette prépondérance de l'acteur privé non lucratif a deux causes principales. La première, historique, découle de la compétence presque exclusive en matière de prise en charge du handicap détenue jusqu'au début du XX e siècle par les congrégations religieuses et les oeuvres de charité. La seconde, dont les effets sont encore observables de nos jours, tient à la nature fondamentalement protéiforme du handicap et de ses formes, dont le secteur public a toujours eu peine à assurer la couverture : la délégation implicite qu'il accorda progressivement aux familles, réputées les mieux à même de comprendre les besoins et d'accompagner les personnes handicapées, est à l'origine de cette « cosmographie associative » 5 ( * ) .
L'accompagnement des personnes handicapées se retrouve donc à la charnière de deux grandes sphères (privée et publique) qui, malgré un objectif commun d'intérêt général, se répartissent deux compétences potentiellement antagoniques : la compétence gestionnaire déléguée aux acteurs privés, principalement associatifs, et la compétence financière conservée par les autorités publiques, dites de tarification et de contrôle (ATC), que sont les agences régionales de santé (ARS) et les conseils départementaux. À ces deux compétences est venue s'ajouter une compétence régulatrice , également détenue par les pouvoirs publics et liée à une homogénéisation du secteur médico-social qui, jusqu'en 1975, ne faisait l'objet d'aucune action coordonnée.
Les acteurs de l'accompagnement
|
Planification |
Financement |
Gestion |
||
|
État, ARS et conseils départementaux |
ARS et conseils départementaux |
Acteurs publics et acteurs privés à but non lucratif |
Le rythme de création et d'installation d'établissements et de services accueillant des personnes handicapées fait l'objet d'une planification dont le principe a été posé pour la première fois dans la loi fondatrice du 30 juin 1975 , aux termes de laquelle toute création ou extension importante d'un établissement médico-social devait recevoir l'avis motivé d'une commission régionale, exprimé « en fonction des besoins , quantitatifs et qualitatifs, de la population et compte tenu des équipements existants ou prévus ». L'importante loi du 2 janvier 2002 6 ( * ) a confirmé et amplifié la dimension planificatrice de l'offre d'établissements et de services, en prévoyant à l'article L. 312-4 du code de l'action sociale et des familles (CASF) que « les schémas d'organisation sociale et médico-sociale , établis pour une période maximum de cinq ans [...], dressent le bilan quantitatif et qualitatif de l'offre sociale et médico-sociale existante et déterminent les perspectives et les objectifs de développement de l'offre ».
La tendance au contrôle par les pouvoirs publics du dynamisme de l'offre médico-sociale à destination des personnes handicapées a ainsi connu une accentuation notable, passant d'un simple régime d'avis motivé à un régime plus contraignant d'autorisation fondé sur le respect de grandes orientations préalablement définies. Ce phénomène, qui se justifiait pleinement à son origine par la nécessité d'assurer le pilotage d'une offre homogène et adaptée que l'initiative d'acteurs privés ne pouvait à elle seule satisfaire, doit aujourd'hui être interrogé.
La compétence planificatrice investit aujourd'hui trois échelons territoriaux de la décision publique de missions qu'il est parfois difficile de distinguer et de répartir. Aux termes de l'article L. 312-5 du CASF :
- l' État , sur proposition de la CNSA et après avis du Comité national de l'organisation sanitaire et sociale (Cnoss), élabore un schéma pour les établissements ou services accueillant des catégories de personnes « pour lesquelles les besoins ne peuvent être appréciées qu'à ce niveau ». D'une compétence initialement subsidiaire de l'État, l'article D. 312-193 du CASF a fait une compétence quasi-générale en intégrant à ce schéma national la totalité des établissements et services accueillant des personnes handicapées « qui relèvent de la compétence exclusive de l'État », à l'exception notable des centres d'action médico-sociale précoce (CAMSP). La planification nationale prend la forme de grands plans pluriannuels , généralement annoncés par le chef de l'État dans le cadre triennal de la conférence nationale du handicap (CNH) ;
- le représentant de l'État dans la région, appuyé par les services de l'ARS, établit les schémas régionaux de l'offre médico-sociale (SROMS) relatifs aux établissements et services accueillant des personnes adultes handicapées. À l'instar de la compétence centrale de l'État, la compétence déconcentrée apparaît d'abord limitée au public adulte, mais a récemment 7 ( * ) connu une généralisation à l'accompagnement médico-social destiné à toutes les personnes en situation de handicap. La planification régionale alimente le volet médico-social des schémas régionaux de santé , qui sont établis tous les cinq ans. Ce schéma est ensuite mis en oeuvre par le déploiement d'un programme interdépartemental d'accompagnement des handicaps et de la perte d'autonomie (Priac) ;
- la compétence du président du conseil départemental a, quant à elle, connu un mouvement inverse de celui de la compétence de l'État. Titulaire d'une compétence générale en matière sociale depuis les lois de décentralisation, confirmé dans son « chef-de-filat » social par la loi du 27 janvier 2014 8 ( * ) , le département aurait pu naturellement prétendre à la coordination et à l'organisation de l'offre médico-sociale sur le territoire de son ressort. Or, outre la compétence concurrente exercée par l'autorité régionale via les Priac, l'article L. 312-5 du CASF limite les schémas départementaux médico-sociaux aux établissements et services « autres que ceux devant figurer dans les schémas nationaux », à savoir les établissements et services non compris dans l'énumération de l'article D. 312-193 du CASF et ne relevant pas de la compétence exclusive de l'État.
c) Des plans de créations de places au virage inclusif
(1) La logique historique des créations de places
L'observation des dernières grandes planifications de l'offre médico-sociale à destination des personnes handicapées montre qu'en marge des répartitions prévues par les textes, les trois acteurs publics assument en fait trois missions bien distinctes : l'État central s'est progressivement arrogé la définition stratégique de la dynamique de l'offre, réservant à l'ARS la mise en oeuvre fonctionnelle de ces grandes orientations et laissant la main au conseil départemental sur les segments résiduels de l'offre n'entrant pas dans la compétence de l'État.
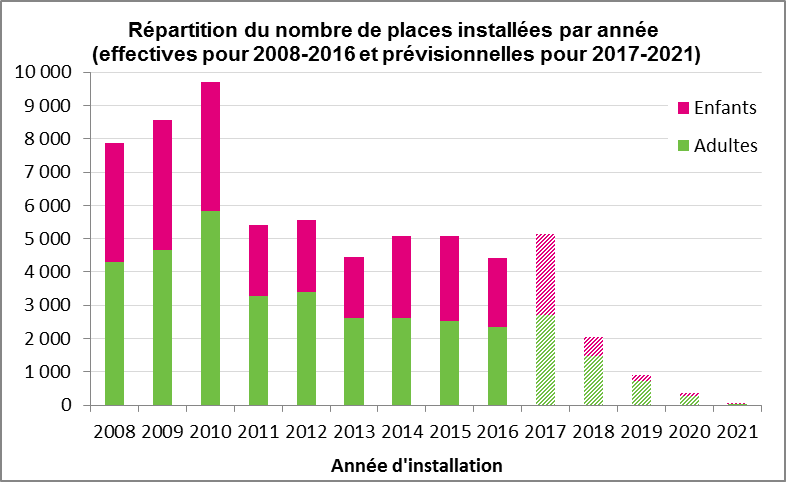
Ainsi, sous l'impulsion de l'État, les créations de places d'établissements et de services pour personnes handicapées ont connu un rythme particulièrement élevé depuis 1999, avec la succession de quatre plans pluriannuels du handicap (PPH) . Le dernier de ces plans, devant initialement couvrir la période 2008-2012 ( PPH 2008-2012 ) se distinguait par son ambition, en annonçant la création de 41 450 places.
Ces plans généralistes s'accompagnent de planifications spécifiques, notamment relatives à l'autisme, mais également aux handicaps rares.
En raison de la contraction des financements, mais également des délais requis pour des livraisons de plus en plus normées, le PPH a vu ses effets prolongés jusqu'en 2021, et amplifiés en 2016 par une stratégie quinquennale d' évolution de l'offre médico-sociale pour la période 2017-2021 , annoncée lors de la conférence nationale du handicap du 19 mai 2016.
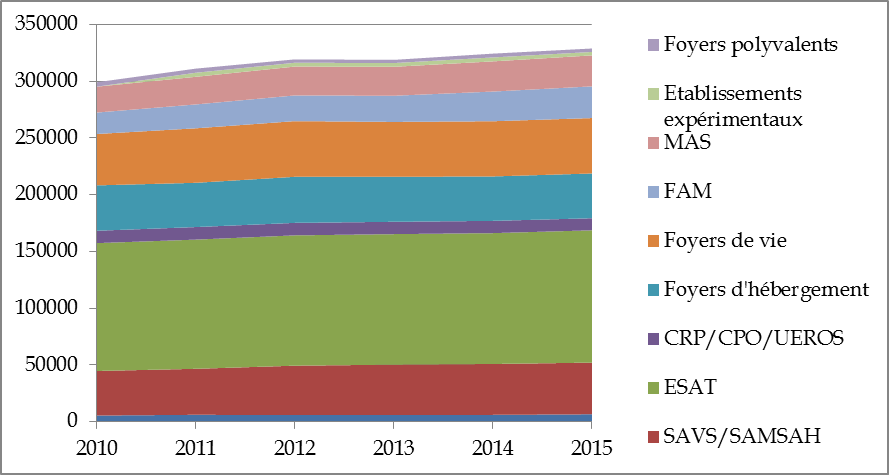
Capacité des établissements et services
accueillant des adultes handicapés en nombre de places
Source : DREES, STATISS
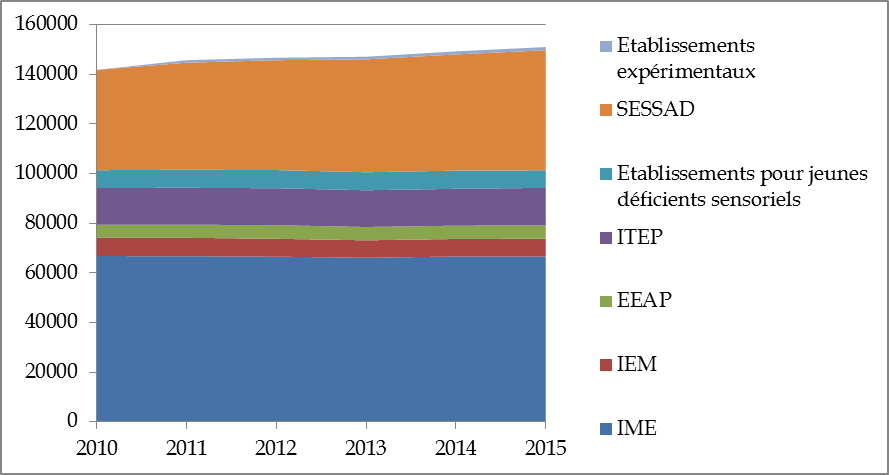
Capacité des établissements et services
accueillant des enfants handicapés en nombre de places
Source : DREES, STATISS
L'examen des deux graphiques de la dynamique quantitative de l'offre appelle trois remarques principales :
- le secteur enfants et le secteur adultes montrent tous deux une prépondérance importante de l'accueil en établissement sur l'accompagnement par un service . Les services représentent en effet 33 % de l'offre pour les enfants et 15 % de l'offre pour les adultes ;
- on observe une augmentation importante du nombre de places installées (+ 25 000 places pour adultes et + 10 000 places pour enfants entre 2010 et 2015), malgré un certain ralentissement à partir de 2012 ;
- cette évolution quantitative de l'offre ne s'est pas accompagnée de transformation particulière dans sa composition . La pondération des différents types d'établissements et de services est maintenue dans les deux secteurs, à l'exception notable des Sessad dont la proportion s'élève sensiblement à partir de 2013.
À partir de 2014, l'effort budgétaire porté sur les créations de places connaît une diminution plus manifeste, avec une réduction de près de 76,5 % entre 2014 et 2018 . Cette réduction doit certes être interprétée en tenant compte de l'importance de l'effet de rattrapage du PPH 2008-2012, mais ne laisse tout de même pas d' inquiéter votre rapporteur .
Crédits de paiement liés aux installations de places
|
Montant (en euros) |
|
|
2014 |
206 915 238 |
|
2015 |
109 927 135 |
|
2016 |
82 659 011 |
|
2017 |
165 665 597 9 ( * ) |
|
2018 |
48 594 930 |
Source : Circulaires budgétaires
(2) Le virage qualitatif de 2016 : du « plan » à la « stratégie »
Constatant le ralentissement du rythme de création de places depuis 2014, votre rapporteur estime que les annonces de la dernière conférence nationale du handicap marquent une inflexion importante de la stratégie nationale de l'offre aux personnes handicapées : d'une logique strictement quantitative fondée sur la création de places nouvelles, les pouvoirs publics amorcent une transition vers une logique plus qualitative fondée sur la transformation des places existantes.
En effet, la CNSA indique que plus de 1,4 milliard d'euros a été notifié aux ARS sur la période 2008-2015 au titre du PPH, finançant ainsi l'installation de presque 33 000 places pour tous publics. Pour la période 2016-2019, les crédits notifiés du plan devraient s'élever à environ 421 millions d'euros pour une installation d'un peu plus de 10 000 places. Les années 2020 et 2021 ne font pas l'objet d'un renseignement précis, mais le graphique ci-dessous confirme un ralentissement accentué de la dynamique de création de places .
Source : CNSA
Les années à venir nous exposent ainsi à un changement de paradigme de très grande importance dont les enjeux ne semblent pas parfaitement anticipés. Malgré la diminution notable du rythme de créations de places annoncée à partir de 2018, aucune indication gouvernementale récente ne prévoit de nouveau plan pluriannuel de relais . Le premier comité interministériel du handicap (CIH) du quinquennat, tenu le 20 septembre 2017, ne fait aucune mention de plan, indiquant même son ambition de « sortir d'une logique de places pour entrer dans une logique de parcours accompagné ».
Les seules initiatives prises depuis 2016, outre qu'elles mobilisent des budgets moins ambitieux et parfois insuffisamment renseignés, se concentrent sur l'évolution qualitative ou sur des aspects sectoriels de l'offre.
|
Les annonces du Gouvernement depuis 2016 La conférence nationale du handicap du 19 mai 2016 a annoncé la mise en oeuvre d'une stratégie quinquennale d'évolution de l'offre, financée à hauteur de 180 millions d'euros sur la période 2017-2021, dont 20 millions seront consacrés aux outre-mer . Ces crédits abonderont logiquement la dernière vague de livraison du PPH. Plusieurs engagements gouvernementaux ont depuis été précisés. Le CIH du 2 décembre 2016, le dernier du gouvernement Valls, a notamment indiqué qu'une partie de ces crédits devait être spécifiquement dédiée à la prise en charge du handicap psychique , du polyhandicap , au développement de l' habitat inclusif et au soutien des proches aidants . Ces engagements ont été repris dans l'importante circulaire du 2 mai 2017 sur laquelle se fondent les grandes orientations du quinquennat en matière de handicap 10 ( * ) . La notion de « création de nouveaux dispositifs » y est substituée à celle de « créations de places » et les seuls engagements de mesures nouvelles pris par le Gouvernement concernent les unités d'enseignement en maternelle. Toutes les autres mesures annoncées privilégient la modernisation du parc existant. |
(3) Les difficultés à anticiper
Il est donc à ce jour entendu que les dernières livraisons du PPH prévues en 2021 ne donneront pas lieu à un renouvellement de plan de créations de place, consacrant ainsi l'abandon de la planification quantitative comme principal instrument de l'accompagnement médico-social du handicap.
Cet arbitrage inspire à votre rapporteur des sentiments mitigés. Bien qu'il partage l'opinion selon laquelle une augmentation seulement quantitative des places ouvertes en service et établissement médico-social ne suffise pas à garantir un accompagnement de qualité, il n'en considère pas moins qu'une dynamique créatrice ambitieuse reste indispensable eu égard au maintien des besoins exprimés par les familles. Il semble que le passage, certes nécessaire, du paradigme quantitatif au paradigme qualitatif se fasse d'une manière trop brusque pour en assurer la réussite et entretienne l'idée erronée que le parc existant serait arrivé à son niveau optimal et qu'il ne serait désormais plus question que d'en adapter les contours à périmètre constant.
Les années à venir ne manqueront pas d'illustrer les défis que suppose cet arbitrage, dont trois sont à garder particulièrement à l'esprit.
• Premièrement, le primat progressif donné aux transformations de places existantes sur la création de places nouvelles renforcera la dimension stratégique de ces dernières. La création de places nouvelles, jusqu'alors levier privilégié de la dynamique de l'offre globale, ciblera dorénavant les carences manifestes de l'offre existante pour lesquelles les transformations sont insuffisantes ou inadéquates. Le Gouvernement semble à ce titre avoir opté pour une concentration relative de l'effort de création de places sur les segments particuliers des troubles du spectre autistique (TSA) et, plus marginalement, du handicap rare .
|
Autisme : les retards permanents des créations de places Les troubles du spectre autistique ont fait l'objet d'une première prise en compte spécifique par les politiques publiques du handicap par la promulgation de la loi du 11 décembre 1996 11 ( * ) . Généreux dans son principe, ce texte ne parvint toutefois pas à impulser le mouvement nécessaire au développement de la « prise en charge pluridisciplinaire » qu'il instaurait, et ce n'est qu'à l'issue d'une résolution du Conseil de l'Europe du 10 mars 2004 prenant acte du retard important de la France, que des mesures substantielles furent enfin prises : - un premier plan autisme lancé en 2005 initia la création d'un centre de ressources autisme (CRA) par région et promut l'ouverture de places spécifiques dans les établissements et services médico-sociaux existants ; - un deuxième plan autisme décidé pour la période 2008-2011 et prolongé jusqu'en 2014 amplifia le développement d'une offre spécialisée. Annonçant plus de 170 millions d'euros destinés à la création sur 5 ans de 4 100 places supplémentaires dédiées aux personnes autistes, soit 2 100 places pour enfants (1 500 places en IME et 600 places en Sessad) et 2 000 places pour adultes, ces objectifs n'ont été atteints qu'à hauteur de 2 740 places ; - un troisième plan autisme couvrant la période 2013-2017 propose un programme ambitieux de 229 millions d'euros pour l'ouverture de 5 182 places (1 454 places en IME, 1 248 places en Sessad et 2 480 places pour adultes), mais dont 2 530 au titre de l'achèvement du deuxième plan autisme. Une mission menée en mai 2017 par l'inspection générale des affaires sociales (IGAS) et l'inspection générale de l'éducation nationale (IGEN) constatait cependant qu'en février 2017, seules 1 725 places avaient été installées 12 ( * ) . Votre rapporteur en déduit une dynamique créatrice nette de seulement 4 465 places sur la période 2008-2017 . Il rappelle que, selon plusieurs estimations, la population d'enfants et d'adultes atteints de TSA se chiffre respectivement à environ 100 000 et 500 000. En avril 2018, alors que le troisième plan autisme arrive à son terme, le Gouvernement lance une « stratégie pour l'autisme 2018-2022 », financée à hauteur de 400 millions d'euros , où se retrouve la même inflexion qualitative que pour l'offre médico-sociale générale. Des créations de 1 500 places pour adultes sont prévues, mais uniquement au titre de l'achèvement du troisième plan autisme. Les seules mesures nouvelles annoncées concernent les structures éducatives intégrées en milieu ordinaire (UEM, ULIS) ainsi que le logement inclusif et négligent l'accompagnement médico-social stricto sensu . Dans le cas spécifique de la prise en charge des personnes handicapées atteintes de TSA et compte tenu des besoins spécifiques des profils les plus lourds, le « virage qualitatif » emprunté par le Gouvernement paraît potentiellement inadapté. |
La décision publique de créations de places, désormais concentrée sur des segments particuliers de l'offre, ne manquera pas de devenir un outil actif de modification de cette dernière et risquera alors de creuser l'antagonisme opposant l'autorité publique régulatrice au gestionnaire privé. À cet égard, votre rapporteur estime capital que le Gouvernement engage dès maintenant une réflexion de long terme sur le ciblage des créations de places à venir .
• Le second défi est d'ordre budgétaire. Alors que la budgétisation d'une création de place se traduit toujours pour le gestionnaire d'établissement par une augmentation du tarif qui lui est versé par l'ATC, cela n'est pas nécessairement automatique dans le cas d'une transformation de place, notamment lorsque l'ATC y voit l'opportunité d'économies d'échelle. Le partenariat historique entre la gestion privée et la planification publique, garanti par un financement objectif strictement fondé sur la capacité des établissements et des services, risque d'être profondément modifié par l'introduction d'un critère d'efficience dans l'attribution des dotations.
Cette évolution essentielle doit être anticipée. Alors que la traduction budgétaire d'une logique quantitative de création de places repose sur une équation simple (1 ouverture = 1 ligne de crédits), le passage à une logique qualitative suppose l'introduction auprès des établissements d'indicateurs de gestion plus fins, dont une première liste figure à l'annexe 16 de la circulaire budgétaire pour 2018 13 ( * ) .
Trois d'entre eux ont été désignés prioritaires : le taux d'occupation des places en établissement ou service médico-social pour enfants au titre de l'amendement Creton , le taux de scolarisation à l'école des enfants accompagnés en établissement spécialisé et la part des services dans l'offre médico-sociale proposant un accompagnement dans le milieu ordinaire . La circulaire budgétaire invite les ARS à faire figurer ces trois données dans les schémas régionaux de l'offre médico-sociale, dont le renouvellement est précisément intervenu en 2018.
Votre rapporteur observe à cet égard que les ARS se sont très diversement emparées de ces nouveaux indicateurs . Par exemple, les schémas régionaux de l'offre médico-sociale des Hauts-de-France ou de l'Ile-de-France en font bien mention mais ne les traduisent pas par des indicateurs précis. A contrario , le schéma de la région Bourgogne-Franche-Comté définit trois cibles spécifiques pour les trois objectifs : une réduction de 20 % par an du nombre d'adultes maintenus en établissements pour enfants, un taux de scolarisation en milieu ordinaire porté à 50 % d'ici 2020 et 80 % d'ici 2028 et une part des services proposant un accompagnement dans le milieu ordinaire supérieure à 50 %.
• Le troisième défi concerne l'articulation du virage inclusif avec l'évolution de l'offre laissée à la main des conseils départementaux . En effet, le virage inclusif ne peut s'appliquer qu'aux segments de l'offre dont la planification dépend de l'État et de ses autorités déconcentrées, l'offre départementale (essentiellement les foyers de vie et les services d'aide à domicile sans intervention médicale) étant, en raison de la libre administration des collectivités territoriales, exclue de ce champ.
Or les conseils départementaux conservent un contrôle déterminant sur l'offre de services non médicalisés pour adultes handicapés (Saad, SAVS) et se retrouvent donc mécaniquement acteurs décisifs du virage inclusif. Ils sont par ailleurs les mieux placés pour répondre aux projets inclusifs de petite dimension, qu'ils peinent parfois à porter. Il est donc fondamental que la stratégie globale du Gouvernement tienne compte de l'évolution de l'offre départementale, qu'elle peut plus difficilement infléchir.
|
Proposition n° 1 : afin de réussir la mise en oeuvre du virage inclusif : |
|
- engager dès maintenant une réflexion de long terme sur le ciblage des évolutions de places à venir ; |
|
- veiller à ce que les ARS s'emparent effectivement des nouveaux indicateurs définis pour l'évolution qualitative de l'offre ; |
|
- veiller à l'articulation du virage inclusif avec les évolutions de l'offre médico-sociale départementale en prenant en considération les besoins du département ainsi que ses projets. |
2. Les déséquilibres du paysage actuel
Le tableau rapidement brossé de l'offre médico-sociale à destination des personnes handicapées fait ainsi apparaître trois grandes difficultés , sur lesquelles l'action des pouvoirs publics doit porter en priorité. Ces difficultés sont illustratives d'une démarche historique qui, fondée sur l'autonomie d'implantation et de gestion d'acteurs privés à but non lucratif, s'est davantage centrée sur la structure d'accueil que sur la personne à accompagner :
- la spécialisation de l'offre se fait selon un critère d'âge dont la pertinence n'est pas toujours démontrée pour l'accompagnement du handicap,
- la planification de l'offre, parce qu'elle mobilise plusieurs acteurs publics aux intérêts parfois orthogonaux, ne garantit pas le meilleur maillage territorial,
- essentiellement descendante et reposant sur des indicateurs quantitatifs, cette planification ne tient que très imparfaitement compte des besoins des personnes.
a) Les frontières d'âge creusent l'écart des projets d'établissement
(1) La frontière entre enfant et adulte
La distribution des établissements et services médico-sociaux pour personnes handicapées se fait d'abord en fonction d'un critère d'âge . Bien que l'article L. 312-1 du code de l'action sociale et des familles ne pose a priori pas de différence particulière entre les « établissements et les services, y compris les foyers d'accueil médicalisé, qui accueillent des personnes handicapées, quel que soit leur degré de handicap ou leur âge », les dispositions réglementaires d'application ainsi que la pratique de terrain montrent une dichotomie profonde entre le secteur enfants et le secteur adultes .
|
Proposition n° 2 : mettre fin aux cloisonnements engendrés par la coupure enfants/adultes et promouvoir davantage la notion de parcours. |
Contrairement aux établissements accueillant des adultes, à l'exception notable des Esat, les établissements accueillant des enfants font l'objet de dispositions dédiées et déclinées selon que l'enfant présente une déficience intellectuelle, un handicap moteur, un polyhandicap ou une déficience sensorielle grave. Ces dispositions détaillent les conditions minimales d'accompagnement de l'enfant handicapé en préconisant explicitement qu'il bénéficie de soins, d'une surveillance médicale régulière et surtout d'un suivi éducatif individualisé formalisé par le projet personnalisé de scolarisation (PPS) établi ab initio par la MDPH.
Le cadre réglementaire pose donc les bases d'un étayage très étroit de l'accueil des enfants handicapés, tranchant ainsi avec la rareté relative des dispositions qui entourent l'accueil des adultes. Votre rapporteur y voit le signe d'un déséquilibre manifeste entre les projets d'établissement pour enfants , dont l'ambition pluridisciplinaire est affichée, et les projets d'établissement pour adultes , dont on devine qu'ils se concentrent généralement sur un suivi strictement médico-social de la personne.
Il résulte de ceci deux conséquences, qui sont à l'origine de nombreux blocages actuels :
- en premier lieu, la différence des accompagnements selon l'âge peut conduire les familles à exprimer des réticences à ce que leur enfant, au moment de sa majorité, passe d'un secteur à l'autre. Ce passage ne semble pas poser de difficulté lorsque le jeune adulte est en mesure de suivre une formation dispensée par un CRP ou un CPO et d'intégrer le milieu du travail protégé 14 ( * ) , mais en soulève davantage lorsque la lourdeur de son handicap l'en empêche et le contraint à un accueil en établissement. Les situations dites « amendement Creton », qui désignent le maintien de personnes handicapées majeures dans des établissements pour enfants, s'expliquent par la saturation des structures pour adultes, et parfois par le refus des familles de subir l'inflexion importante dans l'accompagnement que suppose ce passage.
Lors d'une précédente mission conduite en 2016 15 ( * ) , votre rapporteur avait par ailleurs pu noter que les - encore trop - nombreux départs de personnes handicapées vers la Belgique découlaient pour une grande part de cette lacune de l'offre ;
- en second lieu, la qualité différente des projets d'établissements pour adultes peut expliquer les difficultés de recrutement que subit actuellement le secteur. On peut à cet égard noter que ces difficultés concernent essentiellement les métiers relatifs à l'accompagnement médico-social (principalement les aides-soignants et professionnels paramédicaux), dont l'un des graphiques précédents a montré qu'ils étaient prépondérants en MAS/FAM, et touchent moins les métiers de l'accompagnement pluridisciplinaire (éducateur spécialisé et moniteur d'atelier). Les carences du vivier de recrutement sont donc de nature à entretenir le cercle vicieux d'une offre qui peine à se renouveler faute de main d'oeuvre.
Votre rapporteur est ainsi convaincu que la frontière d'âge est un des plus puissants freins à la recomposition d'une offre plus pertinente. Le cadre réglementaire moins précis du secteur adulte n'a pas manqué de creuser d'importants écarts dans la qualité de l'accompagnement, sans que le passage de la majorité ne suffise, aux yeux des familles, à expliquer ces hiatus.
L'accompagnement, de pluridisciplinaire à principalement médico-social, devient moins stimulant tant pour les personnes que pour les personnels.
|
Proposition n° 3 : étayer le projet des établissements du secteur adulte et élargir le recrutement des personnels qui y travaillent, afin de garantir un suivi pluridisciplinaire. |
(2) La frontière entre adulte handicapé et personne âgée
Outre la dichotomie enfant/adulte qui structure l'accompagnement médico-social du handicap, la barrière d'âge de 60 ans trace une limite arbitraire entre l'accompagnement du handicap et l'accompagnement de la dépendance liée au grand âge . L'augmentation de l'espérance de vie des personnes handicapées pose le problème nouveau de leur vieillissement, qui s'accorde mal au droit commun de la perte d'autonomie.
Les politiques publiques du handicap et du grand âge n'ont en effet pas été pensées de façon particulièrement coordonnée et la frontière de 60 ans met le secteur du handicap au défi d'un accompagnement adapté. Les personnels et les structures du secteur adulte ne sont en effet pas ou peu formés au traitement des problématiques gériatriques, et les structures du grand âge se sont surtout construites autour de la prise en charge de personnes dépendantes du troisième ou du quatrième âge (la moyenne d'âge à l'entrée tourne autour de 85 ans).
Les personnes handicapées vieillissantes (PHV) se trouvent donc à la charnière de deux milieux, chacun contraint de fournir un effort d'adaptation conséquent et contraire à sa culture d'origine.
Trois cas de figure sont généralement observés :
- la personne handicapée vieillissante, qui ne peut plus se maintenir en foyer d'hébergement ou en foyer de vie du fait des besoins en médicalisation liés à sa dépendance, est accueillie en établissement d'hébergement pour personnes âgées dépendantes (Ehpad). Ces structures, souvent équipées d'un infirmier gériatrique et d'aides-soignants spécialisés en faible nombre, ne sont pas adaptées à l'accueil de ces publics dont les besoins sont spécifiques ;
- la personne handicapée vieillissante peut être maintenue dans son foyer de vie, qui fait une demande d'agrément conjoint à l'ARS et au conseil départemental pour l'ouverture d'une place en foyer d'accueil médicalisé (FAM) . Ainsi, la personne de change pas de lieu de vie, et c'est ce dernier qui s'adapte à l'évolution de ses besoins. Il en résulte cependant une complexité supplémentaire pour la structure d'accueil, liée notamment au cofinancement des FAM ;
- la troisième option, moins répandue, consiste en une évolution de l'agrément général délivré à la structure . Elle satisfait a priori aux deux impératifs de continuité du parcours de la personne et de simplicité de la gestion, mais suppose une évolution homogène et globale de la population accueillie par l'établissement. Un exemple en est fourni par le foyer d'accueil spécifique (FAS) d'Indre-et-Loire.
|
Le foyer d'accueil spécifique (FAS) d'Indre-et-Loire Il s'agit d'une initiative lancée en 1973 par l'association du Foyer de Clugny. Le projet d'origine visait des personnes handicapées capables d'exercer une activité professionnelle en milieu protégé mais ne disposant d'aucun soutien familial ; il consistait en un centre d'aide par le travail (ultérieurement dénommé Esat) étayé par un foyer d'hébergement. Dès les années 1980, s'est posé le problème des premiers retraités de l'Esat, qui ont manifesté le souhait de demeurer au foyer d'hébergement, alors même que l'interruption de leur activité professionnelle les faisait normalement relever d'une maison de retraite médicalisée. Un agrément spécifique du conseil départemental, qui réserve les foyers d'hébergement aux personnes travaillant en milieu protégé, était nécessaire. Les besoins en médicalisation croissants de ces personnes ont contraint les gestionnaires d'établissement à construire des partenariats ponctuels avec des professionnels libéraux. Le parcours de la personne handicapée vieillissante ne s'accommodait absolument pas de son maintien, pourtant souhaité par elle, en foyer d'hébergement. L'association a finalement obtenu que lui soit délivré par le conseil départemental un agrément inédit de foyer d'accueil spécifique (FAS), qui donne lieu au versement d'un prix de journée . Ce dernier se compose essentiellement d'une mutualisation des montants des allocations personnalisées à l'autonomie (APA) des résidents. Cet accompagnement garantit certes la continuité du parcours de la personne mais son financement exclusivement départemental ne résout pas le problème de l'accès aux soins. L'association a confirmé à votre rapporteur que le suivi de santé des résidents relevait encore du « bricolage » : allers-retours nombreux aux urgences, partenariat avec une officine pour la préparation des piluliers avec participation financière de l'établissement, recours fréquent à la psychiatrie... |
Le modèle du foyer d'accueil spécifique offre donc une solution intéressante au défi posé par l'accompagnement des personnes handicapées vieillissantes. Outre qu'il ne correspond à aucune catégorie existante d'établissement ou service médico-social, il présente néanmoins une faiblesse relative au suivi médical de ses publics.
|
Proposition n° 4 : réfléchir au modèle du foyer d'accueil spécifique pour personnes handicapées vieillissantes, avec un soutien spécifique lié au suivi médical des résidents. |
b) Des conflits de planification expliquent les disparités territoriales
Le rapport rendu en 2012 par la mission conjointe de l'inspection générale des finances (IGF) et de l'IGAS 16 ( * ) (rapport Jeannet-Vachey) avait déjà relevé de fortes disparités territoriales dans la couverture des besoins, particulièrement pour le secteur des adultes. Aux yeux de votre rapporteur, ces disparités s'expliquent par une planification de l'offre décidée sans concertation suffisante avec l'échelon de proximité, à savoir le département.
On a vu que, malgré le « chef-de-filat » que lui reconnaissent les lois de décentralisation en matière sociale, le conseil départemental avait progressivement vu sa compétence programmatique de l'offre médico-sociale réduite au profit de celle de l'ARS, elle-même tributaire des orientations stratégiques définies par l'État. Cette nouvelle attribution de la compétence planificatrice, prévue dès 2010 par la loi portant réforme de l'hôpital et relative aux patients, à la santé et aux territoires (HPST), s'expliquait en grande partie par le constat d'une lacune initiale des conseils départementaux, dommageable au déploiement correct de l'offre 17 ( * ) .
La LFSS pour 2011 introduisait néanmoins une ambiguïté en prévoyant pour sa part que les dotations attribuées par la CNSA aux établissements et services médico-sociaux étaient fixées en fonction des besoins des personnes tels qu'ils résultent des Priac et des priorités des plans nationaux 18 ( * ) : se trouvaient alors escamotés les schémas départementaux, mais aussi les schémas régionaux.
Bien que l'effort des conseils départementaux se soit depuis intensifié, force est de constater que certaines lacunes demeurent dans l'élaboration de leurs schémas, empêchant ces derniers de servir d'outil principal à la planification. Le travail de comparaison mené par les centres régionaux d'études, d'actions et d'informations en faveur des personnes en situation de vulnérabilité (CREAI) est à cet égard particulièrement précieux.
De toute évidence, la situation actuelle, qui voit la séparation de la compétence planificatrice , exercée au niveau régional, et de la mission d'orientation , exercée logiquement au plus près de la personne par la MDPH, engendre plusieurs difficultés.
Votre rapporteur préconise donc qu'à long terme, le schéma départemental de l'offre médico-sociale soit considéré comme réellement complémentaire aux schémas régionaux dans la planification de l'offre . Les départements, comme échelon de proximité, restent les premiers connaisseurs des besoins exprimés et doivent à ce titre être à l'origine de la décision de création 19 ( * ) . Ce n'est qu'à la condition d'une communauté d'échelon entre l'implantation et l'orientation que l'offre connaîtra une répartition plus pertinente. Il s'agit entretemps pour les administrations centrales, dans le respect de la libre administration des collectivités territoriales, de mettre à disposition des conseils départementaux tous les outils nécessaires (guides et fiches pratiques) à l'élaboration de schémas exhaustifs et homogènes.
La restitution de la compétence planificatrice aux conseils départementaux ne présente pas de risques inflationnistes , dans la mesure où le financement de l'offre médico-sociale restera maintenu dans les limites d'une enveloppe fermée.
Votre rapporteur est d'autant plus convaincu de l'utilité de rendre la compétence planificatrice aux conseils départementaux que, à rebours de l'idée reçue selon laquelle la décentralisation contribuerait au creusement des disparités territoriales, le rapport Jeannet-Vachey a montré qu'en 2010 les indices de dispersion par département du financement de l'offre existante étaient de 48 % pour les crédits de l'assurance maladie et de 28 % pour les crédits accordés par les conseils départementaux.
|
Proposition n° 5 : rendre aux conseils départementaux un rôle décisif en matière de planification de l'offre médico-sociale en amplifiant le rôle des schémas départementaux de l'offre médico-sociale. |
3. L'affaiblissement progressif des leviers de transformation
Le recours privilégié par le Gouvernement à la transformation de l'offre existante plutôt qu'à son extension s'explique par l'affaiblissement progressif des trois principaux leviers du dynamisme de l'offre que sont la politique salariale , l' investissement et le régime juridique des installations de places .
a) La politique salariale
(1) Une revalorisation salariale trop limitée
Les marges de manoeuvre ouvertes aux établissements et aux services, au titre de la reconduction de leurs moyens , sont étroitement liées aux dotations financières, dites dotations régionales limitatives (DRL), qui leur sont versées par les ARS. Ces dernières résultent de la division en enveloppes régionales de l'objectif global de dépenses (OGD), qui rassemble les crédits nationaux dédiés à l'accompagnement médico-social des personnes handicapées 20 ( * ) .
Les DRL sont distribuées par la CNSA aux ARS en fonction d'un taux d'évolution déterminé chaque année par une circulaire budgétaire interministérielle 21 ( * ) . Ce taux d'évolution est censé assurer la couverture de deux catégories de dépenses : les dépenses de personnel (pour 75 %) et les autres dépenses matérielles (pour 25 %). Les chiffres de l'évolution de ce taux figurent dans le tableau ci-après.
Évolution de la DRL aux établissements et services pour personnes handicapées
|
2014 |
2015 |
2016 |
2017 |
2018 |
|
|
Part salariale |
75 % |
75 % |
75 % |
75 % |
75 % |
|
Part des dépenses matérielles |
25 % |
25 % |
25 % |
25 % |
25 % |
|
Taux d'évolution de la masse salariale |
0,825 % |
0,56 % |
0,66 % |
0,78 % |
1,17 % |
|
Taux d'évolution des dépenses matérielles |
0,56 % |
0 % |
0,2 % |
0,6 % |
0 % |
|
Taux d'évolution globale de la DRL PH |
0,96 % |
0,56 % |
0,55 % |
0,73 % |
0,88 % |
Source : Circulaires budgétaires
Outre l'oscillation des moyens consacrés au renouvellement du matériel dont disposent les établissements et les services (dont l'évolution est nulle en 2018), on constate une augmentation continue du taux d'évolution de la masse salariale sur la période 2015-2018, dont on doit néanmoins préciser qu'elle ne s'applique qu'à des effectifs constants. Si l'on neutralise les effets du glissement vieillesse technicité (GVT) - dont le niveau peut varier entre 0,25 % et 0,90 %, selon le secteur public ou privé et les différentes conventions collectives - et les effets de report 22 ( * ) , l'évolution réelle des rémunérations des effectifs constants ne dépasse pas les quelques dixièmes de pourcentage 23 ( * ) .
Les marges de manoeuvre des gestionnaires d'établissements et de services étant donc extrêmement limitées pour l'augmentation salariale des effectifs existants, elles le sont a fortiori beaucoup plus pour les possibilités de recrutement .
(2) Des aides à l'embauche aux effets encore incertains
Une souplesse ouverte aux gestionnaires et susceptible de favoriser les embauches leur était offerte par le crédit d'impôt de taxe sur les salaires (CITS), dont la circulaire budgétaire pour 2017 avait spécifiquement précisé qu'il devait favoriser l'emploi 24 ( * ) et n'était à ce titre pas intégré dans le taux d'évolution de la masse salariale. Ce crédit d'impôt sera remplacé à compter du 1 er janvier 2019 par un allègement de cotisations sociales.
|
Le crédit d'impôt de taxe sur les salaires La création du CITS résulte de l'inéligibilité des organismes ayant statut associatif au crédit d'impôt pour la compétitivité et l'emploi (CICE) institué par la loi de finances rectificative pour 2012 et réservé aux entreprises soumises à l'impôt sur le revenu ou sur les bénéfices. En raison de la nature non lucrative de leur activité, les organismes associatifs ne sont pas, dans leur grande majorité, redevables de la taxe sur la valeur ajoutée et s'acquittent, en conséquence, de la taxe sur les salaires (TS) . L'assiette de la TS est égale au montant brut annuel de l'ensemble des rémunérations et avantages en nature versés par l'employeur. Elle est ensuite calculée à partir d'un barème progressif qui s'applique aux rémunérations individuelles annuelles versées : plus la rémunération individuelle brute est élevée, plus le taux de la TS est important (4,25 % pour une rémunération annuelle brute inférieure à 7 713 euros, 8,50 % pour un niveau compris entre 7 713 et 15 401 euros, 13,60 % pour toute rémunération supérieure). Afin d'encourager le développement des activités non lucratives des associations et de favoriser l'emploi dans ces structures, l'article 88 de la loi de finances pour 2017 25 ( * ) instaure le crédit d'impôt de taxe sur les salaires, égal à 4 % des rémunérations n'excédant pas 2,5 fois le salaire minimum de croissance versées au cours de l'année civile et imputé sur la TS due au titre de l'année au cours de laquelle ces rémunérations ont été versées. Plusieurs effets pervers du CITS ont été soulignés au cours de son premier exercice d'application. La commission des finances du Sénat 26 ( * ) a notamment dénoncé plusieurs complexités d'appropriation par les structures associatives, liées aux démarches administratives ainsi qu'au cycle de trésorerie (imputation annuelle du CITS contre acomptes mensuels ou trimestriels de la TS). La commission de la culture du Sénat 27 ( * ) avait quant à elle relevé que seules les associations à la masse salariale supérieure à 330 000 euros par an pouvaient réellement bénéficier. En conséquence, le projet de loi de finances pour 2018 a décidé sa suppression, comme celle du CICE, à compter du 1 er janvier 2019 et son remplacement par un allègement de cotisations sociales. |
L'exercice 2019 se révélera particulièrement crucial : il verra en effet la conjugaison du versement de la créance de CITS calculée sur les rémunérations de 2018 et de l'allègement de cotisations sociales annoncé, dont on attend pour les structures associatives un gain ponctuel de trésorerie estimé à 1 milliard d'euros . Votre rapporteur se montrera particulièrement attentif à ce que cette bouffée d'oxygène ponctuelle ne fasse l'objet d'une reprise par les pouvoirs publics, notamment via la modulation des DRL 28 ( * ) : il conviendra à cet égard d'examiner les dispositions des textes financiers pour 2019 ainsi que la circulaire budgétaire de l'exercice à venir. A contrario , les mesures de crédits d'impôt ou d'allègements de cotisations devraient voir leur finalité d'aide au recrutement réaffirmée : elles ne devraient pas servir d'appui à la revalorisation salariale, qui reste uniquement assurée par le taux d'évolution de la DRL.
Une autre disposition impactant particulièrement le secteur associatif et figurant au projet de loi de finances pour 2018 concerne la baisse importante du nombre des contrats uniques d'insertion (CUI), dits « contrats aidés » 29 ( * ) . Cette mesure ne devrait pas avoir d'impact significatif dans le secteur de l'accompagnement du handicap, pour deux raisons :
- la diminution du nombre de contrats aidés concerne essentiellement les contrats visant le secteur marchand, et non ceux visant le secteur associatif,
- le Gouvernement a par ailleurs prévu la concentration des contrats aidés maintenus sur quelques domaines prioritaires, qui comprennent l'accompagnement des enfants en situation de handicap en milieu scolaire, et l'accompagnement social et médico-social des jeunes enfants, des personnes dépendantes, sans abri ou atteinte d'un handicap.
b) L'aide à l'investissement : un financement précarisé
(1) Une capacité d'autofinancement insuffisante
La capacité d'autofinancement (CAF) d'un établissement ou d'un service médico-social détermine si ce dernier dégage, dans le cadre de son cycle d'exploitation, une marge financière lui permettant de financer ses investissements à venir.
Elle permet à la structure à la fois de se désendetter par le remboursement du capital des emprunts contractés et de construire une épargne dirigée vers l'acquisition ou le renouvellement des immobilisations.
Dans le cas d'une structure médico-sociale, le maniement de la CAF comme instrument d'analyse financière doit se faire avec précaution et d'abord distinguer le statut de la structure. L'article R. 314-11 du CASF fait effectivement mention de « l'excédent de la section d'exploitation » comme une des ressources de la section d'investissement, mais conditionne cette affectation à l'autorisation de l'autorité de tarification .
Le dégagement d'une CAF par une structure ne se traduit donc pas nécessairement par la liberté laissée à cette dernière de l'engager dans des opérations d'investissement décidées en interne. La règle de l'affectation décidée par l'autorité tarifaire a été néanmoins partiellement atténuée par l'introduction d'un nouvel outil budgétaire et comptable censé favoriser l'autonomie de gestion des structures : l'état des prévisions de recettes et de dépenses (EPRD) 30 ( * ) . C'est d'ailleurs le décret fixant le cadre réglementaire de ce nouvel outil qui dégage pour la première fois la CAF comme critère de financement des structures 31 ( * ) .
Celles ayant opté pour une présentation budgétaire sous la forme d'un EPRD peuvent procéder elles-mêmes à l'affectation de leurs résultats, mais toujours selon des règles de priorité énoncées à l'article R. 314-234. Une liberté renforcée d'affectation des résultats n'est reconnue par l'article R. 314-235 qu'à la double condition d'avoir opté pour l'EPRD et d'être un gestionnaire privé .
L'analyse des comptes administratifs des établissements et services médico-sociaux menée par la CNSA montre que le niveau général de leur CAF se trouve globalement en-deçà du niveau communément considéré comme satisfaisant (5 %).
La capacité d'autofinancement des
établissements et services
du secteur handicap en 2013
|
Taux moyen de CAF |
||
|
Enfants handicapés |
Établissement |
3,96 % |
|
Service |
2,10 % |
|
|
Adultes handicapés |
Établissement |
4,09 % |
|
Service |
1,12 % |
Source : CNSA
Le niveau relativement peu élevé de la capacité d'autofinancement des structures médico-sociales à destination des personnes handicapées rend donc particulièrement stratégique l'intervention d'une aide publique à l'investissement .
(2) Le plan d'aide à l'investissement
La restructuration et l'amélioration d'une offre médico-sociale soumise à l'évolution des besoins de son public supposent de la part des gestionnaires un investissement constant et important. Les travaux du Sénat menés lors de la discussion de la loi portant adaptation de la société au vieillissement (ASV) ont apporté un cadre juridique à l' aide à l'investissement que les pouvoirs publics pouvaient leur apporter.
|
Le plan d'aide à l'investissement : genèse et transformation Depuis 2008, la CNSA s'est vue attribuer une mission pérenne d'aide à l'investissement pour la modernisation des structures existantes accueillant des personnes âgées et des personnes handicapées , sans que celle-ci ne fasse l'objet de crédits dédiés. Initialement financée par les résultats excédentaires de la caisse, le plan d'aide à l'investissement (PAI) s'est par la suite vu affecter une fraction indéterminée de la contribution de solidarité pour l'autonomie (CSA), modifiable d'année en année. À l'initiative des rapporteurs du Sénat de la loi ASV, le plan d'aide à l'investissement devait être originellement abondé, pour les exercices 2016 et 2017, par la moitié du produit de la contribution additionnelle de solidarité pour l'autonomie (Casa), puis par une fraction déterminée du produit de la CSA, assurant ainsi une pérennité de son financement . La version définitive du texte a finalement retenu une option de financement fondée sur une dotation de 100 millions d'euros annuels pour les exercices 2016 , 2017 et 2018 , prélevée sur les recettes de la Casa. Les rapporteurs médico-sociaux de la commission des affaires sociales du Sénat n'ont à cet égard eu de cesse d'alerter sur le caractère précaire de cette disposition, limitée à trois ans et qui voit son dernier exercice d'application, d'autant que le niveau des réserves de la CNSA connaît une diminution régulière depuis 2016. La conférence nationale du handicap de mai 2016 a annoncé un abondement exceptionnel du PAI spécifique au handicap de 60 millions d'euros sur la période 2017-2021 , ventilé en quatre tranches de 20 millions d'euros pour la première année et 10 millions d'euros pour les quatre autres. |
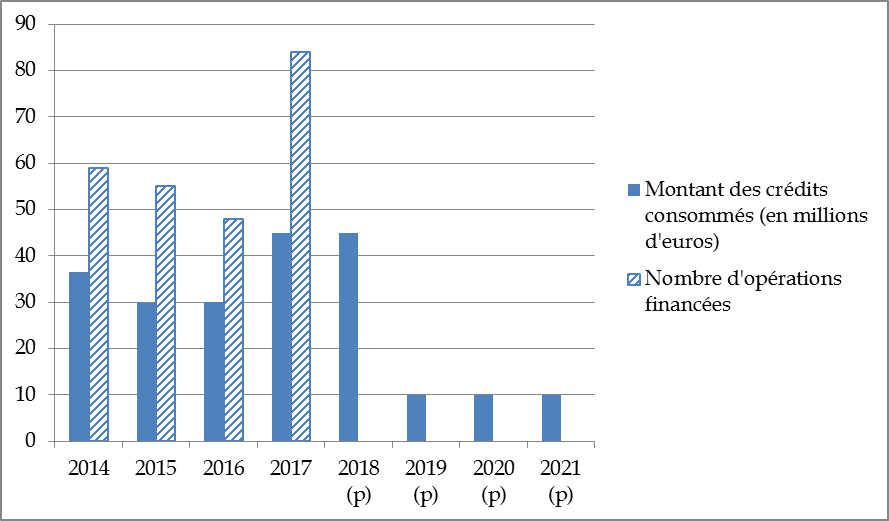
Les rapports de la CNSA font état de l'évolution suivante pour la part spécifique du PAI réservée au secteur de l'accompagnement du handicap. Les exercices 2015 et 2016 font état d'une dotation de 30 millions d'euros, soit 30 % de la dotation globale établie par la loi ASV.
Plan d'aide à l'investissement du secteur du handicap (2014-2018)
Source : CNSA
L'augmentation notable des crédits consommés en 2017, qui fait suite à deux exercices consécutifs de diminution, est due à la tranche de 20 millions d'euros d'abondement exceptionnel décidée par la CNH. On constate néanmoins que cet apport supplémentaire n'a été consommé qu'à hauteur de 15 millions d'euros, laissant ainsi 5 millions d'euros autorisés non consommés 32 ( * ) . Votre rapporteur trouve à cet égard particulièrement regrettable que, malgré les besoins du secteur, les crédits consacrés à l'investissement fassent l'objet d'une sous-consommation , qu'il impute à la complexité du cadre administratif relatif aux transformations de l'offre.
Avec l'extinction du dispositif porté par la loi ASV, les ressources assurées du PAI ne proviendront à partir de 2019 que des engagements pris par la CNH de mai 2016. Le financement de l'aide à l'investissement ne manquera pas de renouer avec les pratiques d'avant 2016, consistant à y consacrer une fraction des résultats excédentaires de la CNSA, communément appelés « réserves ». Le rapporteur médico-social du PLFSS pour 2018 n'a pas manqué d'alerter sur la diminution rapide du niveau de ces réserves, régulièrement sollicitées pour absorber le déficit d'exploitation structurel de la CNSA, et sur la précarité d'en faire dépendre le PAI 33 ( * ) .
(3) Les crédits non reconductibles
En complément des financements attribués au titre du PAI, et sans doute en anticipation de son extinction, les ARS ont développé une pratique subsidiaire de financement de l'investissement, qui aux yeux de votre rapporteur comporte de nombreux risques : le recours aux crédits non reconductibles (CNR) .
|
Les crédits non reconductibles Les CNR n'ont pas d'existence juridique. Ce sont des crédits dont disposent les ARS pour couvrir des dépenses non pérennes . Ces crédits ont deux sources principales : - des CNR au niveau national fléchés pour faire face à des dépenses spécifiques qui sont inégalement réparties entre l'ensemble des établissements et services (remboursement des salaires et charges des personnels mis à disposition des organisations syndicales, dispositif de formation des formateurs autisme, gratification des stages étudiants dans le champ des personnes handicapées ....) ou à des circonstances exceptionnelles ; - des CNR au niveau régional provenant de marges de gestion dégagées en cours d'exercice au sein des dotations régionales limitatives (DRL) par les ARS. Ce volant de crédits non affectés de leur enveloppe régionale peut résulter de certains événements de gestion ou de la gestion des résultats consolidés excédentaires. De manière générale, les CNR sont un élément de la tarification pour les ARS : il s'agit d'une variable d'ajustement qui permet de soutenir temporairement certains projets, expérimentations ou investissements. Les circulaires budgétaires rappellent chaque année que l'utilisation des CNR aux fins de financement de mesures pérennes est par nature proscrite. Le caractère non reconductible de ces crédits impose de ce fait la plus grande rigueur dans leur emploi et n'autorise, en aucun cas, le recours à des pratiques dont la conformité réglementaire, budgétaire et comptable n'est pas strictement établie. |
Compte tenu de la nature particulière des CNR, dont le niveau provient en grande majorité des excédents d'exploitation de l'exercice précédent récupérés par l'autorité tarifaire, il paraît particulièrement surprenant de mobiliser cette source de financement, instable par définition, pour le financement de projets d'investissement souvent pluriannuels.
L'intervention de l'autorité tarifaire prévue à l'article R. 314-11 du CASF est, selon votre rapporteur, la source principale du risque de financement lié aux CNR. Elle suppose en effet, pour les structures n'ayant pas opté pour une présentation budgétaire sous forme d'EPRD, une récupération des excédents d'exploitation au niveau de l'ARS, suivie d'une ventilation de ces derniers décidée par l'autorité tarifaire selon les projets d'investissement entamés.
L'écueil principal de cette démarche réside dans l' absence d'incitation faite au gestionnaire, dont les excédents sont repris, de développer sa capacité d'autofinancement : le financement de ses projets d'investissement lui vient en effet de l'attribution d'une part des excédents consolidés au niveau régional plutôt que d'une stratégie développée en interne. Or l'investissement ne peut disposer d'un financement viable que s'il est soutenu par l'activité de la structure qui l'engage .
Par conséquent, les pouvoirs publics ont progressivement introduit, par la diffusion de l'EPRD offrant un nouveau cadre tarifaire aux gestionnaires, le principe de la liberté d'affectation des résultats d'exploitation afin d'aider à la relance l'investissement par l'autofinancement. Cette possibilité ouverte aux gestionnaires reste toutefois conditionnée à la signature d'un contrat pluriannuel d'objectifs et de moyens (Cpom). Le Gouvernement espère ainsi substituer un financement interne de l'investissement au financement externe par l'autorité tarifaire, projet dont le succès se fait encore attendre 34 ( * ) .
c) Le régime de l'installation : longueur et formalisme de l'appel à projet
(1) Les difficultés soulevées par l'appel à projet
Le régime de création, de transformation et d'extension des établissements ou services médico-sociaux énumérés à l'article L. 312-1 du CASF obéit à plusieurs règles énoncées à l'article L. 313-1-1 du même code. La première prévoit la délivrance obligatoire d'une autorisation par l'autorité de tarification, après le recueil de l'avis d'une commission d'information et de sélection d'appel à projet social ou médico-social.
Le gestionnaire désireux de procéder à une création, transformation ou extension de son établissement ou service doit se porter candidat à un avis d'appel à projet (AAP) préparé par l'autorité de tarification et dont le contenu figure aux articles R. 313-4-1 et suivants du CASF. Outre le cahier des charges, l'avis d'appel à projet peut comprendre plusieurs pièces justificatives exigibles, dont le nombre est laissé à la discrétion de l'autorité. Par ailleurs, le délai de réponse des candidats ne peut être inférieur à 60 jours ni supérieur à 120 jours à compter de la date de publication de l'avis . Plusieurs délais subsidiaires peuvent s'ajouter à la demande de la commission, si elle estime devoir recevoir des précisions.
L'autorisation du projet est délivrée dans un délai maximum de 6 mois à compter de la date limite de dépôt des projets. La décision d'autorisation, émise par une autorité publique, est en outre susceptible d'un recours non suspensif devant le juge administratif, dont peuvent se saisir les candidats déçus une fois que la décision leur est notifiée.
Deux caractères se dégagent très nettement de cette description : la procédure d'appel à projet, préalable obligatoire à tout investissement, est longue (quatre mois au minimum, pouvant aller jusqu'à plus d'un an) et formaliste . Les sous-consommations des crédits ouverts en début d'exercice budgétaire découlent en très grande partie de ces contraintes.
La procédure d'appel à projet gagnerait par conséquent à être simplifiée .
(2) Les exonérations de l'appel à projet
Pour atténuer les effets délétères de la procédure, la loi ASV lui a ménagé plusieurs exceptions :
- la procédure d'appel à projet ne s'applique pas pour toute extension inférieure à 30 % de la capacité totale de l'établissement ou du service ;
- elle ne s'applique pas non plus pour les opérations de regroupement d'établissements ou de services n'entraînant pas d'augmentation de capacité supérieure à 30 %, ni pour les projets de transformation ne comportant pas de modification de la catégorie de leurs bénéficiaires ;
- enfin, et uniquement lorsque le gestionnaire est signataire d'un Cpom , le projet de transformation de son établissement ou service peut être exonéré d'appel à projet, même s'il emporte modification de la catégorie de ses bénéficiaires , à la condition qu'il n'entraîne pas d'extension de capacité supérieure à 30 %. La commission d'appel à projet reste dans ce cas saisie pour avis, ce qui n'entraîne pas de compression particulière des délais.
Bien qu'intéressantes dans leur principe, ces exceptions posent deux grands types de problèmes .
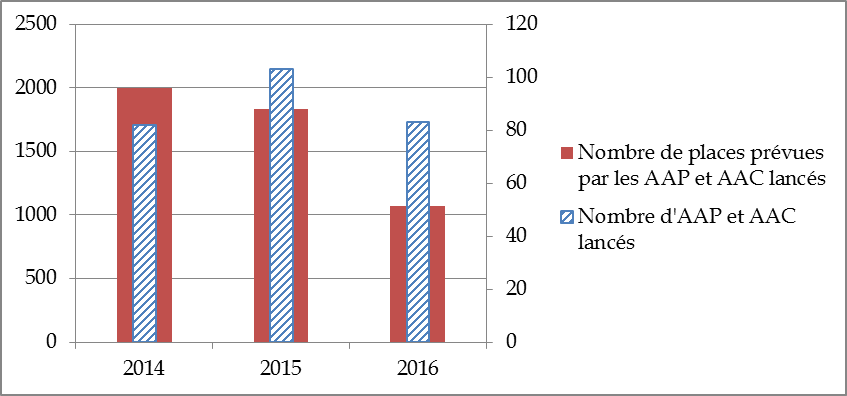
• Elles renvoient au problème méthodologique précédemment évoqué qui résulte de la mesure de la pertinence d'une offre à la seule aune de sa capacité. L'article D. 313-2 du CASF s'était efforcé de ne pas retenir une logique de places, en renvoyant l'autorité de délivrance de l'autorisation à tous les modes de définition de la capacité de l'établissement ou du service, mais ce raisonnement ne trouve plus à s'appliquer lorsque la structure médico-sociale fonctionne sur le mode de la file active , et ne mesure plus son activité par sa capacité, mais par le nombre de personnes ayant recours à ses services. Or les ARS émettent un nombre croissant d'appels à projet fonctionnant en file active et pour lesquels elles ont renseigné un nombre de places égal à zéro. Les exonérations de la procédure d'appel à projet, telles que prévues par le droit, ne sont pas applicables aux dispositifs, de plus en plus fréquents, fondés sur la file active .
Importance croissante des appels à projets et
appels à candidatures
fondés sur la file active dans le
secteur du handicap
Source : CNSA
• Pour les projets dont la capacité est libellée, elles ne semblent pas recouvrir un champ suffisamment vaste pour que leur impact soit significatif. Votre rapporteur est favorable au maintien du régime de l'autorisation, préalable indispensable à tout engagement de deniers publics, ainsi qu'à l'application de la procédure d'appel à projet pour toute création . Le seul renouvellement de l'autorisation devrait suffire à valider les projets de transformation ou d' extension , quel que soit leur impact en termes de capacité, sans nouvel appel à projet.
Votre rapporteur est bien conscient qu'une pareille préconisation est de nature à renforcer la position dominante des gestionnaires déjà largement implantés sur le marché de l'offre médico-sociale à destination des personnes handicapées. Ces effets se verront néanmoins atténués par l'inflexion qualitative amorcée par le Gouvernement, et par le recours croissant à de nouvelles modalités de l'offre médico-sociale , qui relèvent d'un régime concurrent de celui des appels à projet.
|
Proposition n° 6 : limiter le recours à la procédure d'appel à projet aux seuls cas de création de places nouvelles dépassant un certain seuil. |
(3) L'appel à candidatures
En effet, les régimes de l'autorisation et de l'appel à projet s'appliquent uniquement aux établissements et services énumérés à l'article L. 312-1 du CASF, qui ne comprend pas certaines formes plus récentes et plus modulaires de l'accompagnement médico-social des personnes handicapées, telles les plateformes d'accompagnement et de répit, les unités d'enseignement en maternelle (UEM) et les pôles de compétences et de prestations externalisées (PCPE) 35 ( * ) .
Pour ces formes émergentes de l'offre médico-sociale, la procédure applicable, appelée appel à candidatures (AAC), est celle des marchés publics de services sociaux.
|
L'appel à candidatures : une version allégée de l'appel à projet Aux termes du bilan des appels à projet lancés en 2016 dressé par la CNSA, l'AAC présente les caractères suivants : - la commission d'information et de sélection émet un avis consultatif ; - le cahier des charges est allégé ; - les délais de publication, de dépôt des dossiers, d'examen de la commission et de réponse sont plus courts que ceux des AAP. Cette procédure obéit aux règles énoncées par les articles 27 et 28 du décret du 25 mars 2016 36 ( * ) , selon lesquelles l'autorité de tarification peut appliquer une procédure adaptée dont il détermine librement les modalités en fonction de la nature et des caractéristiques du besoin à satisfaire , dans le respect néanmoins des principes énoncés par la législation en matière de marchés publics (liberté d'accès, égalité de traitement des candidats et transparence). |
La vocation qu'a l'offre médico-sociale à destination des personnes handicapées à devenir plus modulaire et moins centrée sur la logique de places devrait logiquement en faire relever une part plus importante de la procédure d'AAC. La CNSA relevait ainsi que près d' un quart des procédures lancées par les ARS en 2016 concernait des AAC. C'est là un signe encourageant de la transformation de l'offre, mais aussi d' une plus grande réactivité à l'urgence des besoins .
|
Proposition n° 7 : encourager un plus grand recours aux appels à candidatures. |
* 2 Loi n° 2005-102 du 11 février 2005 pour l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées.
* 3 La prochaine enquête ES Handicap , dont les chiffres sont en cours de collecte, portera sur l'exercice 2014 et devrait être livrée fin 2018.
* 4 CNSA, Analyse des comptes administratifs 2013 des établissements et services accueillant des personnes handicapées , 2016.
* 5 J.-P. CLAVERANNE et alii, L'invention de la grande association gestionnaire dans le secteur du handicap , Lyon, Graphos Université Lyon 3, 2011 : « toutes ces associations, filles de la misère à leur origine, sont le produit d'histoires singulières, de combats menés par des hommes et des femmes [...] portés dans tous les cas par l'impérieuse nécessité de suppléer l'absence ou l'insuffisance de politique publique, afin d'offrir à leurs enfants des structures adaptées à leur handicap et au-delà afin de les sortir de l'ombre dans laquelle la société les tenait ».
* 6 Loi n° 2002-2 du 2 janvier 2002 rénovant l'action sociale et médico-sociale.
* 7 Par la loi n° 2016-41 du 26 janvier 2016 de modernisation de notre système de santé.
* 8 Loi n° 2014-58 du 27 janvier 2014 de modernisation de l'action publique territoriale et d'affirmation des métropoles.
* 9 Le montant particulièrement élevé de cet exercice est en partie dû, pour 28,98 millions d'euros, au paiement en 2017 de crédits autorisés en 2016.
* 10 Circulaire n° DGCS/3B/2017/148 du 2 mai 2017 relative à la transformation de l'offre d'accompagnement des personnes handicapées dans le cadre de la démarche « une réponse accompagnée pour tous », de la stratégie quinquennale de l'évolution de l'offre médico-sociale (2017-2021) et de la mise en oeuvre des décisions du CIH du 2 décembre 2016.
* 11 Loi n° 96-1076 du 11 décembre 1996 modifiant la loi n° 75-535 du 30 juin 1975 relative aux institutions sociales et médico-sociales et tendant à assurer une prise en charge adaptée de l'autisme.
* 12 La mission évoque un taux d'installation de 44,8 % sur un volume de crédits notifiés pour seulement 3 797 places.
* 13 Instruction n° DGCS/SD5C/DSS/SD1A/CNSA/DESMS/2018/121 du 15 mai 2018 relative aux orientations de l'exercice 2018 pour la campagne budgétaire des établissements et services médico-sociaux accueillant des personnes handicapées et des personnes âgées.
* 14 La MDPH prononce une orientation en milieu de travail protégé lorsque la productivité de la personne handicapée est estimée à environ un tiers de celle d'une personne ordinaire.
* 15 Cl.-L. CAMPION et Ph. MOUILLER, Prise en charge de personnes handicapées dans des établissements situés en dehors du territoire national , rapport d'information fait au nom de la commission des affaires sociales du Sénat n° 218 (2016-2017).
* 16 IGF et IGAS, Établissements et services pour personnes handicapées : offre et besoins, modalités de financement , 2012.
* 17 J.-Fr. BAUDURET indique qu'outre « la qualité très hétérogène des schémas départementaux existant, en 2010, la CNSA observait que 10 % des départements ne disposaient pas d'un schéma gérontologique, que 24 % n'avaient pas établi celui de l'enfance handicapée et que 18 % ne disposaient pas d'un schéma pour les adultes handicapés » ( Institutions sociales et médico-sociales , Paris, Dunod, p. 40).
* 18 Art. L. 314-3 du CASF. Cet article est lui-même partiellement contredit par l'article L. 314-4 du même code, aux termes duquel ces dotations sont fixées en fonction des besoins de la population, des priorités définies au niveau national en matière médico-sociale, en tenant de l'activité et des coûts moyens des établissements et services et d' un objectif de réduction progressive des inégalités dans l'allocation des ressources entre régions ».
* 19 Cette proposition paraît est peu compatible avec l'état actuel du financement de l'offre médico-sociale à destination des personnes handicapées, largement assuré par des crédits d'assurance maladie, mais est à rapprocher de celles que votre rapporteur formulera au II.
* 20 L'OGD se compose pour sa majorité des crédits de l'assurance maladie réunis dans l'objectif de dépenses d'assurance maladie (Ondam) médico-social et plusieurs recettes fiscales affectées à la CNSA.
* 21 Le taux d'évolution n'entre dans le calcul de la DRL que pour sa part liée à la reconduction des moyens de l'offre existante. Ce montant est augmenté des crédits destinés aux créations de places, dont la répartition est indépendamment décidée par les plans nationaux, ainsi que des crédits non reconductibles, dont il sera question plus loin.
* 22 L'effet de report représente l'évolution de la masse salariale compte tenu des augmentations attribuées l'exercice précédent.
* 23 Le chiffre précis n'est pas disponible. Les conférences salariales tenues annuellement en présence de représentants de l'État et des organisations syndicales ne donnent d'estimation de ce chiffre que pour l'ensemble du secteur médico-social, personnes âgées et personnes handicapées confondues.
* 24 La circulaire était néanmoins ambiguë sur ce point : initialement évoqué comme mesure favorisant l'emploi (p. 10), le CITS y était également mentionné comme pouvant « constituer une marge mobilisable dans le cadre d'une revalorisation salariale » (annexe 1).
* 25 Loi n° 2016-1917 du 29 décembre 2016 de finances pour 2017.
* 26 A. DE MONTGOLFIER, Rapport général du projet de loi de finances pour 2018 n° 108 (2017-2018) fait au nom de la commission des finances, tome III.
* 27 J.-J. LOZACH et J.-B. MAGNER, Avis au projet de loi de finances pour 2018 : Sport, jeunesse et vie associative n° 112 (2017-2018) fait au nom de la commission de la culture, de l'éducation et de la communication.
* 28 Comme a pu le montrer l'exemple des établissements de santé privés non lucratifs, dont la tarification s'est vue moduler en 2018 par un coefficient prenant en compte les crédits d'impôt dont ils bénéficiaient (décret n° 2018-130 du 23 février 2018 relatif à la prise en compte d'allégements fiscaux et sociaux dans les tarifs des établissements de santé).
* 29 Destinés aux personnes particulièrement éloignées de l'emploi du fait de leur âge, de leur période de chômage, de leur handicap ou de leur formation, ces contrats ouvrent le droit à l'employeur de bénéficier d'une aide de l'État égale à 75 % du Smic.
* 30 Il en sera question dans les développements qui suivent.
* 31 Décret n° 2016-1815 du 21 décembre 2016 modifiant les dispositions financières applicables aux établissements et services sociaux et médico-sociaux mentionnés au I de l'article L. 312-1 du code de l'action sociale et des familles.
* 32 Ce qui explique l'hypothèse retenue par votre rapporteur pour l'exercice 2018 : aux 30 millions d'euros prévus par la loi ASV s'ajouterait les 5 millions d'autorisations pour 2017 non consommés et la tranche de 10 millions initialement prévue pour 2018 par la CNH de mai 2016. Pour 2019, en l'état des données disponibles, on ne peut qu'anticiper une tranche de 10 millions d'euros.
* 33 B. BONNE, Rapport sur le projet de loi de financement de la sécurité sociale pour 2018 n° 77 (2017-2018) , tome I, troisième partie.
* 34 La circulaire budgétaire pour 2018 déplorait en effet que la diminution des CNR engagée en 2016, traduisant une première vague de signatures de Cpom, ne se soit pas poursuivie en 2017. L'engouement espéré par le Gouvernement pour les Cpom ne semble pas se répandre.
* 35 Il sera question de ces formes modulaires de l'offre médico-sociale dans un développement ultérieur.
* 36 Décret n° 2016-360 du 25 mars 2016 relatif aux marchés publics.