EXAMEN DES ARTICLES
Article
1er
Accélération du traitement des demandes de compensation
des handicaps liés à des maladies évolutives graves
Cet article vise à instaurer une procédure dérogatoire devant les maisons départementales des personnes handicapées (MDPH) afin de traiter les demandes liées à des maladies évolutives graves telles que la maladie de Charcot.
La commission a adopté cet article après l'avoir modifié par trois amendements.
I - Le dispositif proposé : une procédure dérogatoire devant la maison départementale des personnes handicapées
A. Une prise en charge globale organisée autour de centres labellisés
La sclérose latérale amyotrophique (SLA), dite maladie de Charcot, est une maladie neurodégénérative rare. Il s'agit néanmoins de la maladie du neurone moteur la plus fréquente chez l'adulte, le risque individuel de la développer étant de 1/300. Son incidence est de 2,5/100 000 habitants en France, soit 1 700 nouveaux cas par an, et 6 000 et 7 000 personnes sont atteintes de ce syndrome.
Dès lors que la SLA est diagnostiquée, l'espérance de vie du malade est en moyenne de 2 ans, même si elle est très variable et supérieure à 10 ans dans 5 % des cas2(*).
La SLA se caractérise par un affaiblissement progressif puis une paralysie des muscles des jambes et des bras, des muscles respiratoires ainsi que des muscles de la déglutition et de la parole. De multiples formes de handicap apparaissent ainsi au fil de l'évolution de la maladie.
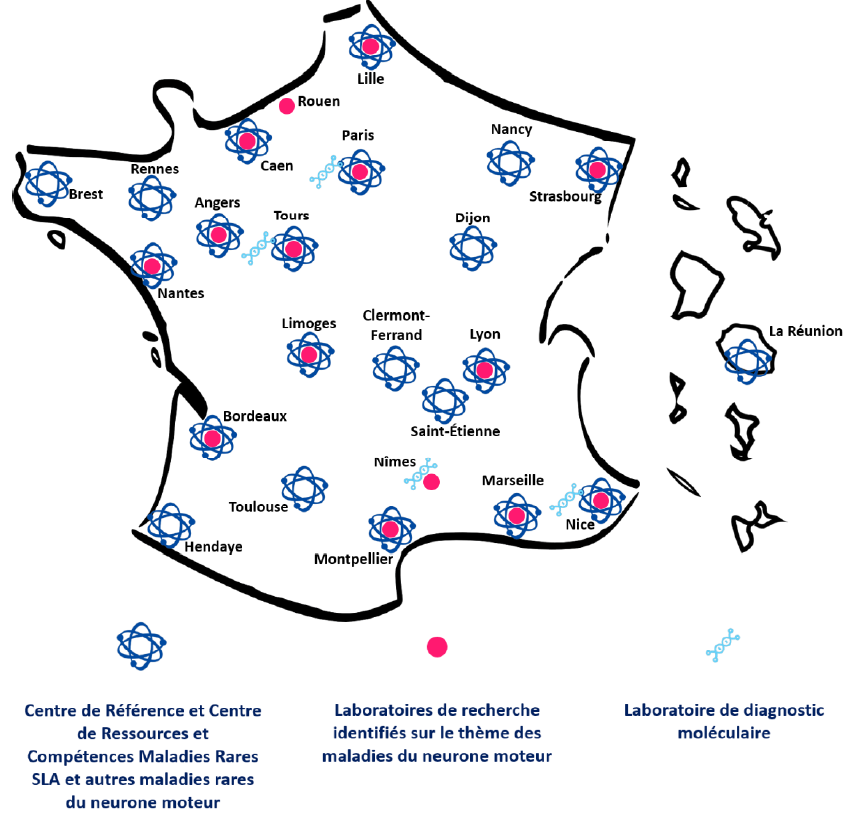
La prise en charge globale des patients est organisée autour de centres maladies rares labellisés. Une filière nationale de santé maladies rares - SLA et maladies du neurone moteur (FilSLAN) a été créée en 2014 dans le cadre du 2e plan national maladies rares (PNMR 2) afin de structurer leur coordination. Articulée autour de 10 centres de référence maladies rares (CR-MR) et de 12 centres de ressources et de compétences maladies rares (CRC-MR) basés dans des centres hospitaliers universitaires (CHU), elle rassemble tous les acteurs de la prise en charge de la SLA et des maladies du neurone moteur. Quatre laboratoires de biologie moléculaire, 30 unités de recherche Inserm et CNRS et quatre sociétés savantes y participent également, de même que le milieu associatif.
Un décret du 16 mai 2022 organise la labellisation des filières de santé maladies rares et des centres de référence maladies rares3(*).
Depuis le diagnostic jusqu'à la fin de vie, la prise en charge sanitaire des patients est organisée dans les centres SLA répartis sur tout le territoire. Leur nombre a récemment augmenté afin d'assurer un meilleur maillage territorial4(*).
Cartographie des structures constituant la filière FilSLAN
Source : Filière FilSLAN
Dans un premier temps, les centres SLA ont pour mission de confirmer le diagnostic. Une analyse génétique est systématiquement proposée aux patients dans l'hypothèse d'une éventuelle cause génétique de la maladie, qui peut dans certains cas rendre possible un traitement par thérapie génique (cf. encadré ci-après).
Les perspectives de traitement des SLA génétiques
La SLA a, dans environ 15 % des cas, une origine génétique (dans les autres cas, elle est dite sporadique). Plus de trente gènes ont été identifiés comme pathogènes, dont quatre gènes principaux.
Une partie des avancées récentes de la recherche sur la SLA portent ainsi sur la génétique. En 1993, une mutation du gène SOD1 a été identifiée comme un facteur de la SLA. En février 2024, le comité du médicament à usage humain (CHMP) de l'Agence européenne du médicament (EMA) a émis un avis favorable à la mise sur le marché sous circonstance exceptionnelle d'un médicament destiné au traitement des adultes présentant une SLA avec cette mutation génétique de manière à ralentir la progression de la maladie. Quoiqu'elle ne concerne que 2 % des patients, cette découverte est considérée comme une avancée majeure.
Selon les informations transmises par le Pr Philippe Couratier, animateur national de la filière FilSLAN, le développement de thérapies géniques concernant des mutations des gènes C9orf72 et FUS est en cours avec des résultats prometteurs.
Dans chaque centre SLA, les patients sont accompagnés par une équipe pluridisciplinaire qui joue un rôle important dans l'évaluation des déficiences causées par la maladie.
Les évaluations, réalisées en consultation pluridisciplinaire ou en hôpital de jour, se focalisent sur les atteintes motrices, cognitives, psychologiques, respiratoires et nutritionnelles. À cette occasion, une évaluation des besoins d'aides humaines et d'aides techniques est réalisée par des assistantes sociales et des ergothérapeutes.
Ces évaluations multidisciplinaires ont théoriquement lieu tous les trois mois. Selon l'Association pour la recherche sur la sclérose latérale amyotrophique (ARSLA), il existe toutefois des disparités entre régions en fonction de la longueur de la file d'attente.
Des comptes rendus des évaluations sont adressés à tous les professionnels de santé impliqués dans le parcours de soins. Selon la direction générale de l'offre de soins (DGOS), ils devraient également être transmis à la maison départementale des personnes handicapées (MDPH). Le renforcement des relations entre les filières de santé maladies rares et les MDPH constituait en effet un axe du 3e plan national maladies rares (2018-2022).
La coordination entre le centre SLA et le domicile, assurée en grande partie par des infirmières de coordination, peut se révéler problématique du fait d'une offre de soins insuffisante à proximité du domicile du patient. Afin d'améliorer cette coordination et de développer les prises en charge à domicile, un projet pilote en région Auvergne-Rhône-Alpes, porté par la filière FilSLAN et l'ARSLA et soutenu par l'État, a pour objectif d'évaluer le rôle des coordinateurs de santé dans l'organisation des soins à domicile sous contrainte d'adaptation permanente.
B. Des procédures de prise en charge du handicap en décalage avec la temporalité de la maladie de Charcot
La SLA fait partie des pathologies classées en tant qu'affection de longue durée (ALD). L'assurance maladie prend donc en charge 100 % des frais de santé liés à cette maladie (à hauteur des tarifs de base conventionnels). Les dépenses de santé pouvant rester à la charge des patients peuvent être couvertes par une complémentaire santé.
En sus de cette prise en charge par l'assurance maladie, les personnes dont la SLA a été diagnostiquée avant l'âge de 60 ans s'adressent à leur maison départementale des personnes handicapées afin de demander les aides et les droits auxquels elles peuvent prétendre, notamment la prestation de compensation du handicap (PCH) pour faire face à leurs besoins d'aides humaines, d'aides techniques, ainsi que d'adaptation de leur véhicule et de leur logement5(*).
1. L'évaluation des besoins et la réponse aux demandes de compensation du handicap
a ) Le rôle de l'équipe pluridisciplinaire de la MDPH
L'article L. 46-8 du code de l'action sociale et des familles prévoit que l'équipe pluridisciplinaire de la MDPH évalue les besoins de compensation de la personne sur la base de son projet de vie, à l'aide d'un guide d'évaluation, et propose un plan personnalisé de compensation du handicap (PPC). Le cas échéant, ce dernier comprend un plan d'accompagnement global.
Pour les personnes dont les besoins de compensation le justifient, l'attribution de la PCH relève de la compétence de la commission des droits et de l'autonomie des personnes handicapées (CDAPH)6(*). Celle-ci prend ses décisions sur la base de l'évaluation de l'équipe pluridisciplinaire, des souhaits exprimés par la personne concernée dans son projet de vie et du PPC7(*).
L'équipe pluridisciplinaire sollicite en tant que de besoin, et lorsque les personnes concernées en font la demande, le concours des centres SLA.
Le fonctionnement de l'équipe pluridisciplinaire de la MDPH8(*)
L'équipe pluridisciplinaire réunit des professionnels ayant des compétences médicales ou paramédicales, des compétences dans les domaines de la psychologie, du travail social, de la formation scolaire et universitaire, de l'emploi et de la formation professionnelle. Sa composition doit permettre l'évaluation des besoins de compensation du handicap, quelle que soit la nature de la demande et le type du handicap ; elle peut varier en fonction des particularités de la situation de la personne handicapée. Les membres de l'équipe pluridisciplinaire sont nommés par le directeur de la MDPH, qui désigne en son sein un coordonnateur chargé d'assurer son organisation et son fonctionnement9(*).
Elle entend, de sa propre initiative ou lorsqu'ils en font la demande, la personne handicapée, ses parents lorsqu'elle est mineure et, le cas échéant, la personne chargée de la mesure de protection juridique. Ceux-ci peuvent être assistés par la personne de leur choix lors de l'évaluation.
L'équipe pluridisciplinaire se rend sur le lieu de vie de la personne soit de sa propre initiative, soit à la demande de la personne handicapée. Elle sollicite en tant que de besoin, et lorsque les personnes concernées en font la demande, le concours des établissements et services centres de ressources ou des centres de référence pour les maladies rares.
En vue d'élaborer ou de modifier un plan d'accompagnement global, l'équipe pluridisciplinaire peut, sur convocation du directeur de la MDPH, réunir en groupe opérationnel de synthèse les professionnels ainsi que les établissements et services susceptibles d'intervenir dans la mise en oeuvre du plan. La personne concernée ou, le cas échéant, son représentant légal ou la personne chargée de la mesure de protection juridique font partie du groupe opérationnel de synthèse dont ils ont la possibilité de demander la réunion. Ils peuvent y être assistés par la personne de leur choix.
b ) Les procédures normale et simplifiée de prise de décision
La CDAPH comprend notamment des représentants du département, de l'État, des organismes de sécurité sociale, des organisations syndicales, des associations de parents d'élèves et, pour au moins un tiers de ses membres, des représentants des personnes en situation de handicap et de leurs familles. Elle siège en principe en formation plénière et peut être organisée en sections locales ou spécialisées.
Sauf opposition de la personne concernée, la CDAPH peut siéger en formation restreinte et adopter une procédure simplifiée de prise de décision10(*).
Les formations restreintes, composées au minimum de trois membres ayant voix délibérative, comportent obligatoirement parmi leurs membres un tiers de représentants des personnes en situation de handicap et de leurs familles. Ces formations peuvent prendre tout ou partie des décisions dans les cas suivants :
- renouvellement d'un droit ou d'une prestation dont bénéficie une personne handicapée lorsque son handicap ou sa situation n'a pas évolué de façon significative ;
- reconnaissance des conditions nécessaires en vue de l'affiliation gratuite à l'assurance vieillesse de l'aidant d'une personne handicapée ;
- reconnaissance de la qualité de travailleur handicapé (RQTH) ;
- situations nécessitant qu'une décision soit prise en urgence11(*).
Ces formations peuvent apprécier si l'état ou le taux d'incapacité de la personne handicapée justifie l'attribution de la carte mobilité inclusion.
Ne peuvent faire l'objet d'une procédure simplifiée, outre les recours préalables, les demandes de réexamen d'une précédente décision qui n'aurait pas pu être mise en oeuvre pour un motif quelconque12(*).
Une case à cocher au sein du formulaire Cerfa de demande auprès de la MDPH permet à la personne concernée de signifier qu'elle souhaite bénéficier d'une procédure simplifiée de prise de décision, étant précisé qu'elle ne pourra alors pas être reçue par la CDAPH.
Extrait du formulaire Cerfa de demande à la MDPH
c ) L'existence d'une procédure spéciale d'urgence pour les demandes de prestation de compensation du handicap
L'article L. 245-2 du code de l'action sociale et des familles prévoit une procédure spéciale en matière d'attribution de la prestation de compensation du handicap (PCH). En cas d'urgence attestée, le président du conseil départemental peut attribuer la PCH à titre provisoire. Il dispose alors d'un délai de deux mois pour régulariser cette situation. L'article R. 245-36 dispose que l'intéressé peut, à tout moment de l'instruction de sa demande de PCH, joindre une demande particulière à cette fin sur laquelle le président du conseil départemental statue dans un délai de quinze jours ouvrés en arrêtant le montant provisoire de la prestation.
Un arrêté du 27 juin 2006 précise que la situation est considérée comme urgente lorsque les délais d'instruction et ceux nécessaires à la CDAPH pour prendre la décision d'attribution de la PCH sont « susceptibles soit de compromettre le maintien ou le retour à domicile de la personne handicapée ou son maintien dans l'emploi, soit de l'amener à supporter des frais conséquents pour elle et qui ne peuvent être différés »13(*).
La demande d'attribution de la PCH en urgence est faite sur papier libre par la personne handicapée ou son représentant légal auprès de la MDPH, qui la transmet sans délai au président du conseil départemental. Cette demande précise la nature des aides pour lesquelles la PCH est demandée en urgence et le montant prévisible des frais, apporte tous éléments permettant de justifier l'urgence et doit notamment être accompagnée d'un document attestant de l'urgence de la situation délivré par un professionnel de santé ou par un service ou organisme à caractère social ou médico-social.
2. Une procédure complexe, des délais inadaptés à des situations évolutives
a ) La maladie de Charcot, une maladie aux conséquences rapidement évolutives
L'application de ces procédures peut être problématique dans le cas de maladies dégénératives d'évolution rapide telles que la sclérose latérale amyotrophique.
Au cours de la SLA, les motoneurones meurent ou dégénèrent progressivement. À mesure que la maladie progresse, les actes de la vie quotidiennes comme le langage, la marche, les mouvements des mains, la déglutition deviennent progressivement difficiles ou impossibles. Ce processus se poursuit tout au long de la maladie, si bien que de multiples formes de handicap apparaissent au fil de son évolution. Les conséquences de la SLA s'alourdissent inexorablement et se traduisent, pour la personne malade, par l'apparition fréquente de nouveaux besoins de compensation. Cependant, la chronologie et le rythme de progression de l'atteinte motrice sont spécifiques à chaque patient. Comme l'a indiqué le Pr Philippe Corcia, responsable du centre SLA de Tours, aux rapporteures, « les professionnels de santé courent contre la montre tout au long de la prise en charge ».
Ainsi, le protocole national de diagnostic et de soins (PNDS) sur la SLA recommande « des bilans réguliers adaptatifs tous les trois mois »14(*). Ce délai est toutefois théorique car il existe des patients dits « progresseurs rapides » qui nécessitent un suivi plus rapproché.
b ) Des délais en décalage avec le rythme d'évolution de la maladie
Qu'il s'agisse de l'ouverture des droits ou de leur actualisation, les délais de traitement des demandes par les MDPH apparaissent difficilement compatibles avec une maladie aussi rapidement évolutive que la SLA.
Si la réglementation donne un délai de quatre mois à la CDAPH pour statuer15(*), et si le formulaire Cerfa des MDPH indique que le demandeur « recevr[a] par courrier une réponse à [sa] demande dans environ 4 mois », ce délai est variable selon les départements et peut s'élever à six, voire neuf mois. Selon le baromètre des MDPH publié par la Caisse nationale de solidarité pour l'autonomie (CNSA), le délai de traitement des demandes relatives à la PCH était en moyenne de 5,9 mois au 4e trimestre 2023.
Dans ces conditions, non seulement la prise en charge n'est pas immédiate et les familles doivent souvent avancer les frais occasionnés par la compensation des handicaps, mais les besoins de la personne peuvent avoir changé avant même que sa demande ait abouti.
En outre, la procédure se révèle complexe pour les familles qui doivent, chaque fois qu'une adaptation de la prise en charge du patient est nécessaire, constituer de sa propre initiative un nouveau dossier de demande.
c ) Des bonnes pratiques dépendantes de la bonne volonté des acteurs locaux
Face à ces difficultés, la procédure d'urgence existante n'apporte pas suffisamment de garanties aux personnes concernées et reste très inégalement appliquée.
Certaines MDPH ont cependant mis en place, en partenariat avec les centres SLA, des procédures spécifiques afin de traiter plus rapidement les dossiers relatifs à la SLA.
Par exemple, le centre SLA de Strasbourg et la MDPH de la Collectivité européenne d'Alsace ont mis en place un « circuit court » dans lequel les demandes émanant de personnes atteintes de SLA sont directement adressées à un référent au sein de la MDPH qui traite ces dossiers en priorité dès l'ouverture des droits.
La MDPH de la Charente-Maritime a également indiqué aux rapporteures avoir mis en place un partenariat avec le centre SLA de Bordeaux pour faciliter la transmission des dossiers et prioriser l'évaluation des demandes. Lorsqu'un dossier est transmis par le centre SLA à la coordinatrice PCH, quelle que soit la demande, ce dossier est évalué prioritairement par l'équipe pluridisciplinaire.
Selon l'ARSLA, ces bonnes pratiques restent toutefois dépendantes du contexte de chaque MDPH. Malgré les efforts de sensibilisation à cette pathologie réalisés par la filière FilSLAN, les dossiers ne reçoivent pas le même accueil dans tous les départements.
B. L'introduction d'une procédure spécifique de traitement des demandes relatives aux maladies évolutives graves
Cet article instaure une procédure dérogatoire de traitement des demandes d'adaptation du plan personnalisé de compensation du handicap, applicable dans le cas où les besoins de compensation et d'accompagnement résultent d'une maladie évolutive grave.
À la demande de la personne concernée, un membre de l'équipe pluridisciplinaire de la MDPH proposerait directement à la CDAPH, sur la base d'une prescription médicale ou de la prescription d'un ergothérapeute présentée par le demandeur, les adaptations du PPC nécessaires. La commission devrait statuer sur ces adaptations lors de sa première réunion suivant la réception de la demande.
La liste des maladies concernées serait fixée par un arrêté des ministres chargés de la santé et des personnes handicapées.
II - La position de la commission : améliorer la coordination, garantir l'identification des dossiers
La prise en charge sociale de la SLA cause aux personnes malades et à leur famille des difficultés qui s'ajoutent au choc du diagnostic et aux souffrances dues à la maladie. En particulier, le temps administratif du traitement des demandes de compensation du handicap, concernant notamment la prise en charge d'aides techniques par la PCH, est en décalage avec le rythme d'évolution de la maladie, caractérisé par sa rapidité et son imprévisibilité.
Ces caractéristiques de la SLA, compte tenu de la sévérité des handicaps qu'elle entraîne et de son issue fatale, justifient, pour les rapporteures, le traitement dérogatoire proposé par cet article.
En effet, si certaines MDPH ont mis en place des bonnes pratiques qui doivent être saluées, le traitement des dossiers liés à la SLA reste très hétérogène et les procédures d'urgence existantes offrent trop peu de garanties.
En permettant au demandeur d'obtenir une adaptation rapide de son plan de compensation sans passer par l'évaluation de l'équipe pluridisciplinaire, le dispositif proposé est susceptible d'apporter une réponse aux difficultés rencontrées par de nombreux malades.
Les rapporteures estiment cependant nécessaire de mieux circonscrire le champ des pathologies concernées par ce traitement dérogatoire, la notion de « maladie évolutive grave » pouvant recevoir une interprétation très large.
Au-delà de cette procédure dérogatoire, l'efficacité de la réponse aux besoins des personnes atteintes de telles pathologies suppose de pouvoir identifier d'emblée les dossiers qui les concernent. Elle nécessite également une meilleure coordination avec les équipes chargées de leur suivi.
Sur la proposition des rapporteures, la commission a donc adopté un amendement COM-1 visant à :
- préciser le champ des maladies concernées par un traitement prioritaire en les qualifiant de « pathologies d'évolution rapide et causant des handicaps sévères et irréversibles » ;
- rendre systématique l'identification par la MDPH, dès leur dépôt, des dossiers relatifs à une telle pathologie ;
- prévoir que ces dossiers doivent être traités en partenariat avec les centres de référence maladies rares chargés du suivi des personnes concernées.
Les centres maladies rares disposent de leur propre équipe pluridisciplinaire qui procède en principe tous les trois mois à une évaluation des besoins des patients. Une synergie entre les centres SLA et les MDPH pourrait ainsi être obtenue en permettant un accès à la procédure dérogatoire prévue par cet article sur la base de l'évaluation de l'équipe de soins spécialisée du centre SLA. Tel est l'objet de l'amendement COM-3 des rapporteures.
Enfin, la commission a adopté, à l'initiative des rapporteures, un amendement COM-2 permettant l'application de la procédure dérogatoire dès l'ouverture des droits par la CDAPH.
La commission a adopté cet article ainsi modifié.
Article
2
Ouverture de la prestation de compensation du handicap aux personnes
atteintes de maladies évolutives graves
Cet article tend à prévoir, pour les personnes atteintes d'une maladie évolutive grave telle que la maladie de Charcot, une exception à la barrière d'âge de 60 ans pour bénéficier de la prestation de compensation du handicap (PCH).
La commission a adopté cet article modifié par un amendement.
I - Le dispositif proposé : une exception à la barrière d'âge pour le bénéfice de la prestation de compensation de handicap
A. Une prise en charge de la SLA variable selon l'âge du diagnostic
1. La prestation de compensation du handicap permet la prise en charge d'aides humaines et d'aides techniques
a ) La mise en oeuvre du droit à la compensation des conséquences du handicap
La prestation de compensation du handicap (PCH), créée par la loi du 11 février 2005 pour l'égalité des droits et des chances16(*), fait l'objet des articles L. 245-1 et suivants du code de l'action sociale et des familles. Elle vise à mettre en oeuvre le droit à la compensation des conséquences du handicap reconnu par l'article L. 114-1-1 du même code.
Le droit à la PCH est ouvert aux personnes qui présentent une difficulté absolue pour la réalisation d'une activité ou une difficulté grave pour la réalisation d'au moins deux activités, telles que définies dans le référentiel figurant à l'annexe 2-5 du code de l'action sociale et des familles (cf. tableau ci-dessous) et dans des conditions précisées dans ce dernier. Les difficultés dans la réalisation de cette ou ces activités doivent être définitives ou d'une durée prévisible d'au moins un an17(*).
Liste des activités prises en compte pour évaluer le droit à la PCH
|
Domaine 1 : Mobilité |
Domaine 2 : Entretien personnel |
Domaine 3 : Communication |
Domaine 4 : Tâches et exigences générales, relations avec autrui |
|
- Se mettre debout - Faire ses transferts - Marcher - Se déplacer (dans le logement, à l'extérieur) - Avoir la préhension de la main dominante - Avoir la préhension de la main non dominante - Avoir des activités de motricité fine |
- Se laver - Assurer l'élimination et utiliser les toilettes - S'habiller - Prendre ses repas |
- Parler - Entendre (percevoir les sons et comprendre) - Voir (distinguer et identifier) - Utiliser des appareils et techniques de communication |
- S'orienter dans le temps - S'orienter dans l'espace - Gérer sa sécurité - Maîtriser son comportement - Entreprendre des tâches multiples |
La PCH est attribuée par la commission des droits et de l'autonomie des personnes handicapées (CDAPH), sur la base de l'évaluation de l'équipe pluridisciplinaire de la maison départementale des personnes handicapées (MDPH)18(*). Elle est servie et financée par le département.
Ayant le caractère d'une prestation en nature, la PCH peut être affectée à des charges liées à des besoins d'aides humaines, d'aides techniques, à l'aménagement du logement et du véhicule de la personne en situation de handicap, à l'attribution et à l'entretien d'aides animalières, ou encore à des charge spécifiques ou exceptionnelles19(*).
Les aides techniques pouvant être prises en charge par la PCH sont définies comme « tout instrument, équipement ou système technique adapté ou spécialement conçu pour compenser une limitation d'activité rencontrée par une personne du fait de son handicap, acquis ou loué par la personne handicapée pour son usage personnel y compris pour répondre à un besoin lié à l'exercice de la parentalité »20(*). Selon le référentiel pour l'accès à la PCH21(*), les aides techniques inscrites dans le plan personnalisé de compensation du handicap doivent contribuer soit à maintenir ou améliorer l'autonomie de la personne pour ses activités, soit à assurer la sécurité de la personne handicapée, soit à mettre en oeuvre les moyens nécessaires pour faciliter l'intervention de ses aidants.
Dans les cas de sclérose latérale amyotrophique (SLA), il s'agit par exemple de fauteuils roulants manuels ou électriques, d'aides à l'habillage et au déshabillage, d'aides permettant de se laver, de se baigner et se doucher (tabouret de douche, siège de bain élévateur...), d'aides pour manger et boire ou encore d'aides optiques. Selon l'Association pour la recherche sur la sclérose latérale amyotrophique (ARSLA), une trentaine d'aides techniques sont nécessaires au cours des quelques années de combat contre la SLA.
Dans le cadre de la PCH, le financement des aides techniques est soumis à un plafond spécifique de 13 200 euros sur 10 ans. Les aides techniques peuvent donc être prises en charge quels que soient les besoins en aide humaine de la personne. Elles sont généralement prises en charge à taux plein (100 %)22(*).
Les différents financeurs des aides techniques
Plusieurs financeurs peuvent intervenir dans la prise en charge des aides techniques.
Les caisses d'assurance maladie interviennent en premier lieu. Un remboursement par l'assurance maladie est possible si l'aide technique figure sur la liste des produits et prestations remboursables (LPPR). C'est notamment le cas des fauteuils roulants.
À partir du montant éventuellement remboursé par l'assurance maladie, sont déterminées les prestations qui sont servies par le département selon l'âge et la situation : la prestation de compensation du handicap (PCH) ou l'allocation personnalisée d'autonomie (APA).
L'assuré peut ensuite solliciter en complément :
- sa complémentaire santé ;
- pour les salariés, les aides de l'Association nationale de gestion du fonds pour l'insertion professionnelle des personnes handicapées (Agefiph) ou, pour les agents publics, du Fonds pour l'insertion des personnes handicapées dans la fonction publique (FIPHFP) ;
- le Fonds départemental de compensation du handicap (FDC) géré par la MDPH ;
- pour les personnes âgées, les aides de la conférence des financeurs de la prévention de la perte d'autonomie23(*).
La CNSA estime que le montant de la PCH pour les bénéficiaires atteints de SLA peut atteindre approximativement 5 000 voire 10 000 euros par mois. Toutefois, il n'existe pas de données consolidées au niveau national sur les dépenses dédiées à cette population. Sur la base d'un échantillon (non représentatif) de 57 dossiers remontés par plusieurs MDPH, la CNSA a obtenu une moyenne de 5 666 euros mensuels par dossier.
b ) Une prestation soumise à une condition d'âge
L'article L. 245-1 du code de l'action sociale et des familles limite le bénéfice de la PCH aux personnes dont l'âge est inférieur à une limite fixée par décret à 60 ans. Il prévoit cependant deux exceptions à cette barrière d'âge :
- d'une part, pour les personnes dont le handicap répondait, avant cet âge limite, aux critères liés aux besoins de compensation pour bénéficier de la prestation : les personnes dont la SLA a été diagnostiquée avant 60 ans peuvent ainsi continuer à bénéficier de la PCH au-delà de cet âge ;
- d'autre part, pour les personnes qui exercent encore une activité professionnelle au-delà de cet âge limite et dont le handicap répond aux mêmes critères.
2. La situation est plus complexe après 60 ans
a ) Une prise en charge moins favorable par l'allocation personnalisée d'autonomie
Lorsque le diagnostic de la SLA intervient au-delà de cette barrière d'âge, la personne atteinte de la maladie ne peut pas bénéficier de la PCH. Elle peut alors demander l'allocation personnalisée d'autonomie (APA) pour améliorer sa prise en charge. Or, il existe des différences majeures de prise en charge sociale entre les personnes pouvant bénéficier de la PCH et celles qui relèvent de l'APA.
En effet, l'éligibilité à l'APA suppose que la personne soit classée dans les quatre premiers groupes iso-ressources (GIR) de la grille nationale AGGIR. Le montant de l'APA est déterminé en fonction du degré de dépendance de la personne, mesuré par son GIR, et du niveau de ses ressources.
L'ensemble des aides attribuées sont rattachées à un plan d'aide global pouvant regrouper les dépenses de toute nature liées à la perte d'autonomie : aide à domicile, accueil temporaire, accueil familial, dépenses de transport, aides techniques, adaptation du logement, etc.24(*) Le montant du plan d'aide est déterminé dans la limite d'un plafond mensuel, fixé par la réglementation pour chaque niveau de GIR ouvrant droit à l'APA. Ainsi, le montant mensuel du plan d'aide ne peut excéder 1 955,60 euros pour une personne évaluée en GIR 1 et 1 581,44 euros pour une personne évaluée en GIR 2. Un dispositif de déplafonnement est toutefois prévu pour favoriser le répit des proches aidants.
Une participation financière, représentant jusqu'à 90 % du plan d'aide, peut être due par la personne en fonction de son niveau de ressources. Selon les informations fournies par la DGCS, elle s'établit en moyenne à 21 % du plan d'aide.
Comme l'a exposé l'ARSLA aux rapporteures, les règles propres à l'APA ne permettent pas une prise en charge satisfaisante des besoins de compensation liés à la SLA.
L'ARSLA évalue ainsi le reste à charge total sur les aides techniques à 8 000 euros dans le cadre de la PCH et 16 000 euros dans le cadre de l'APA.
En outre, les personnes atteintes de la SLA relèvent très rarement du GIR 1, qui caractérise des personnes en état de dépendance totale, confinées au lit et souffrant notamment d'incontinence. De ce fait, leur plan d'aide dans le cadre de l'APA ne permet pas de financer la présence continue d'intervenants. De plus, à la différence de la PCH, l'APA ne permet en aucun cas au bénéficiaire de salarier son conjoint en tant qu'aide à domicile.
b ) Une situation qui concerne la majorité des personnes atteintes de SLA
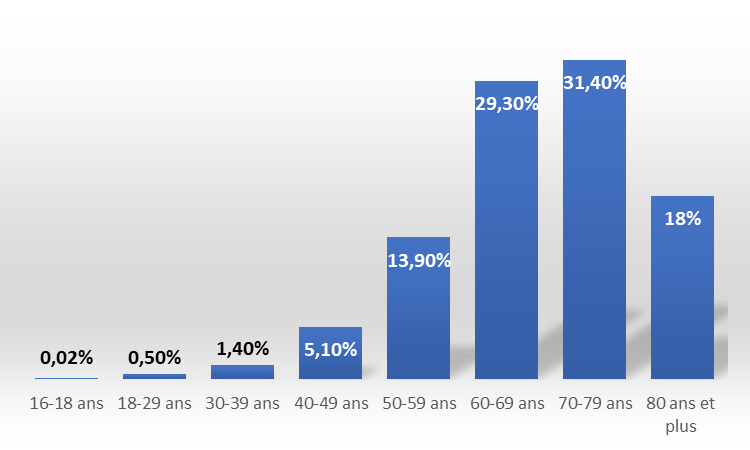
La prise en charge dans le cadre de l'APA concerne la majorité des personnes atteintes de SLA. Les données communiquées aux rapporteures par la filière de santé FilSLAN font en effet apparaître une répartition de l'incidence de la SLA de 21,2 % de patients incidents de moins de 60 ans et de 78,8 % de patients incidents de 60 ans et plus.
Si la CNSA n'est actuellement pas en mesure de connaître le nombre de personnes atteintes de SLA qui bénéficient de l'APA ou de la PCH, il est donc vraisemblable que les trois quarts des malades environ relèvent de l'APA.
Répartition de l'incidence de la SLA par tranches d'âge
Source : commission des affaires sociales / filière FilSLAN
Le prêt d'aides techniques par l'ARSLA
Devant les difficultés des personnes malades pour obtenir des aides techniques essentielles à leur survie, l'Association pour la recherche sur la sclérose latérale amyotrophique (ARSLA) a créé un parc de matériel qui est mis à la disposition des malades gratuitement, sur simple demande. Ce service est mis en oeuvre par deux ergothérapeutes dédiés.
Bien que ce parc soit important, l'ARSLA est très souvent amenée à refuser des demandes de prêt faute de matériel disponible ou de financement, l'association prenant à sa charge l'envoi du matériel, son entretien, les réparations, la mise à disposition, l'adaptation et le retour.
B. L'ouverture de la PCH à tous les malades de la SLA quel que soit leur âge
L'article 2 tend à modifier l'article L. 245-1 du code de l'action sociale et des familles afin d'introduire une nouvelle exception à la barrière d'âge de 60 ans pour le bénéfice de la PCH.
Pourraient ainsi bénéficier de la PCH les personnes d'un âge supérieur à cette limite dont les besoins de compensation résultent des conséquences d'une maladie évolutive grave telle que définie à l'article 1er de la proposition de loi25(*).
II - La position de la commission : une mesure d'équité face aux conséquences de la maladie
L'inégalité de traitement entre les personnes dont la maladie est diagnostiquée avant 60 ans et celles dont la maladie se déclare après cet âge a un impact d'autant plus important que la SLA entraîne de lourds besoins en aides techniques, lesquels nécessitent des adaptations fréquentes et un reste à charge conséquent pour les familles.
Cette différence de traitement a des répercussions directes sur les conditions de vie des patients et sur leurs choix thérapeutiques. Comme l'a indiqué l'ARSLA aux rapporteures, la grande majorité des malades renoncent ainsi à avoir recours à la trachéotomie en raison du besoin en aide humaine 24h/24 qu'elle entraîne, lequel ne peut être pris en charge dans le cadre de l'APA.
La commission a donc approuvé la suppression de la barrière d'âge de 60 ans pour bénéficier de la PCH dans les cas de maladie telle que la SLA.
En conséquence, les personnes atteintes d'une telle pathologie pourraient, pour la prise en charge de leurs besoins de compensation, être accompagnées par leur MDPH et bénéficier également du dispositif de l'article 1er.
En cohérence avec les modifications apportées à l'article 1er, elle a cependant précisé, à l'initiative des rapporteures, le champ des maladies concernées par cette suppression de la barrière d'âge en visant les pathologies d'évolution rapide et causant des handicaps sévères et irréversibles qui seront définies par arrêté26(*) (amendement COM-4). Elle a également adopté un amendement rédactionnel (COM-5) des rapporteures.
S'agissant de la seule SLA, les rapporteures évaluent à un montant approximatif de 29,9 millions d'euros le surcroît de dépenses annuelles de PCH occasionné par cette mesure, et à 6,5 millions d'euros les économies d'APA réalisées concomitamment, soit un coût net d'environ 23,4 millions d'euros pour les départements.
D'autres évolutions de la PCH pourraient passer par la voie réglementaire : il serait ainsi pertinent de favoriser le remboursement de la location, de préférence à l'achat, pour certaines aides techniques.
Enfin, l'achat ou la location d'aides techniques nécessitant des délais incompressibles, le service de prêt assuré par les associations reste indispensable et mérite d'être soutenu.
La commission a adopté cet article ainsi modifié.
Article
3
Concours financier de la branche autonomie
Cet article propose que la Caisse nationale de solidarité pour l'autonomie (CNSA) compense les conséquences financières de la proposition de loi pour les départements.
La commission a adopté cet article sans modification.
I - Le dispositif proposé : compenser le surcroît de dépenses de prestation de compensation du handicap des départements
A. La compensation partielle des dépenses de prestation de compensation du handicap par la branche autonomie
L'article L. 223-8 du code de la sécurité sociale prévoit que la Caisse nationale de solidarité pour l'autonomie (CNSA) assure le financement des concours de la branche autonomie aux départements, destinés notamment à couvrir une partie du coût de la prestation de compensation du handicap (PCH).
En outre, ces concours financiers doivent couvrir le surcroît de dépenses de PCH occasionné par certaines mesures concernant les services à domicile prévues par la loi de financement de la sécurité sociale pour 2022 : la mise en place d'un tarif plancher national et la création d'une « dotation qualité ».
En 2024, les concours de la CNSA aux départements représentent, au total, plus de 5 milliards d'euros, dont 949,5 millions d'euros au titre du concours PCH. Par ailleurs, le financement intégral de la mise en place du tarif plancher national représente 355 millions d'euros au titre de l'allocation personnalisée d'autonomie (APA) et de la PCH, et la compensation du versement de la « dotation qualité » s'élève à 425 millions d'euros au titre des mêmes prestations27(*).
Le taux de couverture des dépenses de PCH par le concours de la CNSA a fortement diminué depuis la création de la prestation : alors que cette dernière a connu une nette montée en charge, les dépenses à ce titre ayant triplé depuis 2009, le montant du concours est limité à une fraction des recettes de la CNSA28(*). Ce taux de couverture est ainsi passé de 60,4 % en 2009 à 26,9 % en 202129(*).
B. La proposition de compenser les dépenses supplémentaires occasionnées par la proposition de loi
Cet article prévoit un concours financier de la CNSA aux départements afin de compenser le surcroît de dépenses de PCH occasionné par le dispositif de l'article 2 de la proposition de loi, qui vise à ouvrir cette prestation à toutes les personnes, quel que soit leur âge, atteintes d'une maladie évolutive grave telle que la sclérose latérale amyotrophique (SLA)30(*).
Selon l'estimation des rapporteures, ce surcoût serait proche de 30 millions d'euros par an.
II - La position de la commission : une compensation bienvenue, des concours financiers à réformer
Une compensation financière pérenne de la CNSA est bienvenue afin de permettre aux départements de faire face au renforcement de la prise en charge des personnes atteintes de SLA, compte tenu du contexte tendu des finances départementales et de l'insuffisante couverture de leurs dépenses de PCH.
Toutefois, ce nouveau financier s'ajouterait à des concours financiers déjà nombreux, de moins en moins lisibles et difficilement gérables par les administrations concernées. La commission appelle donc à une simplification et à une rationalisation à court terme des relations financières entre la CNSA et les départements.
La commission a adopté cet article sans modification.
Article 4
Gage
financier
Cet article vise à gager les conséquences financières de la proposition de loi.
La commission a adopté cet article sans modification.
I - Le dispositif proposé
Cet article prévoit que la charge pour l'État, les organismes de sécurité sociale et les collectivités territoriales qui résulte de la présente proposition de loi est compensée par la création d'une taxe additionnelle à l'accise sur les tabacs.
II - La position de la commission
La commission a adopté cet article sans modification.
* 2 Source : réponses de la filière FilSLAN au questionnaire des rapporteures.
* 3 Décret n° 2022-821 du 16 mai 2022 relatif à la labellisation des centres de référence maladies rares et des filières de santé maladies rares.
* 4 Cf. arrêté du 26 décembre 2023 portant labellisation des réseaux des centres de référence prenant en charge les maladies rares.
* 5 Pour plus de précisions sur la PCH, voir le commentaire de l'article 2.
* 6 Art. L. 241-6 du code de l'action sociale et des familles.
* 7 Art. L. 146-9 du code de l'action sociale et des familles.
* 8 Art. L. 146-8 du code de l'action sociale et des familles.
* 9 Art. R. 146-27 du code de l'action sociale et des familles.
* 10 Art. L. 241-5 du code de l'action sociale et des familles.
* 11 Une formation restreinte peut également statuer sur la prolongation ou l'interruption de la période d'essai d'un travailleur handicapé dans un établissement ou service d'accompagnement par le travail (ESAT) ainsi que sur le maintien ou non, à l'issue d'une mesure conservatoire, d'un travailleur handicapé dans un ESAT.
* 12 Art. R. 241-28 du code de l'action sociale et des familles.
* 13 Arrêté du 27 juin 2006 portant application des dispositions de l'article R. 245-36 du code de l'action sociale et définissant les conditions particulières dans lesquelles l'urgence est attestée.
* 14 Haute Autorité de santé, Guide affection de longue durée - Protocole national de diagnostic et de soins pour la sclérose latérale amyotrophique, novembre 2015.
* 15 L'article R. 241-33 du code de l'action sociale et des familles dispose que « le silence gardé pendant plus de quatre mois par la commission des droits et de l'autonomie des personnes handicapées à partir de la date à laquelle la demande présentée auprès de la maison départementale des personnes handicapées doit être regardée comme recevable (...) vaut décision de rejet. »
* 16 Loi n° 2005-102 du 11 février 2005 pour l'égalité des droits et des chances, la participation et la citoyenneté des personnes handicapées.
* 17 Art. D. 245-4 du code de l'action sociale et des familles.
* 18 Voir le commentaire de l'article 1er pour plus de précisions.
* 19 Art. L. 245-3 du code de l'action sociale et des familles.
* 20 Art. D. 245-10 du code de l'action sociale et des familles.
* 21 Cf. annexe 2-5 du code de l'action sociale et des familles.
* 22 Elles peuvent être prises en charge à taux partiel (80 %) au-delà d'un seuil de ressources de 30 398,54 euros apprécié sur les seuls revenus du patrimoine.
* 23 À compter du 1er janvier 2025, les conférences des financeurs seront refondues dans le service public départemental de l'autonomie en application de l'article 2 de la loi n° 2024-317 du 8 avril 2024 portant mesures pour bâtir la société du bien vieillir et de l'autonomie.
* 24 Art. R. 232-8 du code de l'action sociale et des familles.
* 25 Cf. commentaire de l'article 1er.
* 26 Cf. commentaire de l'article 1er.
* 27 Note d'information sur les concours de la CNSA aux départements pour l'année 2024, CNSA, 9 février 2024.
* 28 En application du II de l'article L. 223-9 du code de la sécurité sociale, le montant du concours PCH est limité à 1,87 % des recettes de la contribution solidarité autonomie (CSA), de la contribution additionnelle solidarité autonomie (CASA) et d'une fraction du produit de la contribution sociale généralisée (CSG).
* 29 Source : Rapport d'évaluation des politiques de sécurité sociale (REPSS) - Autonomie, édition 2023.
* 30 Pour plus de précisions, le lecteur est invité à se reporter au commentaire de l'article 2.